🦷 歯を長く残すために、
本当に大切なお話
〜見えないルールと、治療の本質〜
ある患者さんが、こんなことを話してくれました。
「先生、前に別の歯医者できれいに被せてもらった
歯なんですが、最近、歯ぐきが腫れるんです」
見た目はとてもきれいで、しっかり治療されている
ようにも見える。
それなのに、違和感や腫れが繰り返し起こる。
実はこのようなケースは珍しくありません。
そして多くの場合、原因は「虫歯の取り残し」や
「被せ物の質」ではなく、
もっと深いところにあります。
それが――
👉 歯ぐきの中にある見えないルールです。
🧠 見えないバランスがすべてを決める
歯は単に骨に刺さっているわけではありません。
歯のまわりには
・歯ぐき
・歯を支える組織
・骨
があり、これらが絶妙なバランスで成り立っています。
このバランスが保たれていると、
👉 見た目が自然で、炎症も起きにくく、
長く安定します。
逆に、このバランスが崩れると
👉 どれだけ良い材料を使っても、
トラブルは繰り返されます。
そのバランスの中心にあるのが、
次の概念です。
🔥 骨縁上組織付着(STA)という
“守られるべき領域”
これは従来「生物学的幅径」と呼ばれていた
概念のバージョンアップされた概念です
歯ぐきの中には、目には見えないけれど非常に
重要な空間があります。
STA(Supracrestal Tissue attachment)=上皮性付着(junctional epithelium)
+結合組織付着(connective tissue )
歯槽骨頂より上方に存在する
上皮性付着(junctional epithelium)
+結合組織付着(connective tissue )
👉 約2mmの安全なスペース
これを
👉 骨縁上組織付着(STA)
といいます。
これは単なる隙間ではなく、
👉 歯ぐきが健康な状態を維持するために
必要な「生体の防御領域」です。
この領域には、
・上皮性付着
・結合組織性付着
といった組織が存在し、歯と体をつなぐ重要な
役割を果たしています。
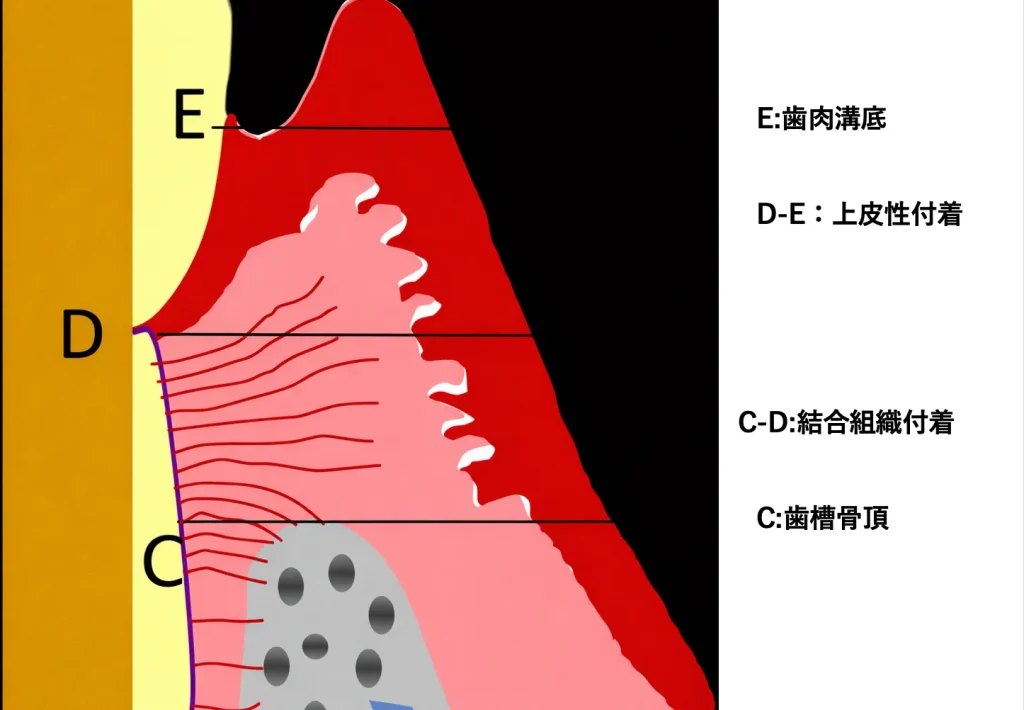
D-E:上皮性付着 約1mm
C-D:結合組織付着 約1mm
C:歯槽骨頂
C-E: STA(骨縁上組織付着)
2017年「世界歯周病会議」で提唱された用語の再定義と
それに伴う個別性(フェノタイプ)の重視
Supracrestal Tissue Attachment(STA)=骨縁上組織付着
歯槽骨頂より上方に存在する
上皮性付着(junctional epithelium)+結合組織付着
(connective tissue attachment)の垂直的な組織付着の総和
「生物学的幅径」の定義は再考され
👉骨縁上組織付着(STA)へ変更
「歯肉構は含めない」=より厳密な定義
幅ではなく垂直的な付着構造(Attachment)
🧠 正確な定義の違い
■ 生物学的幅径(旧概念)
👉 上皮性付着 + 結合組織付着
(=約2mm)
※本来こちらも歯肉溝は含みませんが、臨床では混同されることが多かった
■ STA(新概念)
👉 歯槽骨頂(crestal bone)から
付着上皮の最歯冠側まで
つまり構成は
👉 上皮性付着 + 結合組織性付着
のみです。
🔍 では歯肉溝はどこに入るのか?
歯肉溝(sulcus)は
👉 STAの“外側(歯冠側)に存在する別の領域”
です。
整理するとこうなります:
歯冠側
│
歯肉溝(Sulcus)
│ ← ここはSTAではない
付着上皮(JE)
結合組織付着(CT)
│
歯槽骨頂
👉 STA = JE + CT
👉 歯肉溝は含まれない
🔥 なぜここが重要なのか
この違いは単なる定義ではなく、臨床判断に直結します。
✔ マージン設定との関係
もし
❌ STAに歯肉溝を含めてしまうと
👉 「3mm全部が侵してはいけない」と誤解される
しかし実際は
👉 侵してはいけないのは“STA(付着組織)”であり
👉 歯肉溝内へのマージン設定は条件付きで許容される
🧠 臨床的な読み替え
よく使われる「3mmルール」は
👉 STA(約2mm)+ 歯肉溝(約1mm)
を合算した“便宜的な安全距離”です。
つまり
👉 STAそのもの ≠ 3mm
ここが混乱ポイントです。
⚠️ なぜSTAが強調されるようになったのか
従来の問題は
👉 「どこまでが侵害か」が曖昧だったこと
です。
STAの概念により
👉 「本当に守るべきは付着組織」
と明確になりました。
🔑 重要な臨床ポイント
✔ STAは絶対に侵してはいけない
✔ 歯肉溝は状況により操作可能
✔ しかし深すぎると結果的にSTAへ影響
🧠 さらに一歩深い理解
実際の臨床ではこう考えます:
👉 マージンが歯肉溝内に入る
→ 炎症や清掃不良が起きる
→ 組織が変化する
→ 結果的にSTAが再構築(=骨吸収や歯肉退縮)
つまり
👉 直接侵さなくても、間接的にSTAを壊すことがある
💡 まとめ
👉 STAは
「歯肉溝を含まない、付着組織そのもの」
👉 歯肉溝は
「その外側にある領域」
🧠 一番大事な理解
👉 守るべき本質は距離ではなく
👉 “付着が安定できる環境を壊さないこと”
です。
⚠️ このルールを壊すとどうなるのか?
もし、被せ物と歯との境目(マージン)が、この領域に
入り込んでしまうとどうなるでしょうか。
最初は小さな違和感かもしれません。
しかし徐々に
・歯ぐきの腫れ
・出血
・違和感の持続
・治療しても再発
といった症状が現れます。
さらに進行すると
・歯ぐきが下がる
・骨が吸収される
👉 つまり、歯を支える土台そのものが
壊れていきます。
これは
👉 「治療がうまくいっていない」というより
👉 「生体のルールに反している状態」
なのです。
🦷 しかし、もう一つの問題がある
ここで話は終わりません。
歯が大きく壊れてしまった場合、
もう一つ重要な問題が出てきます。
👉 歯が割れてしまうリスクです。
特に、神経を取った歯(失活歯)は
・水分が少なくなる
・しなやかさが失われる
・歯質が減っている
といった理由で、非常に割れやすくなっています。
この状態で被せ物をすると
👉 根から破折するリスクが高まります。
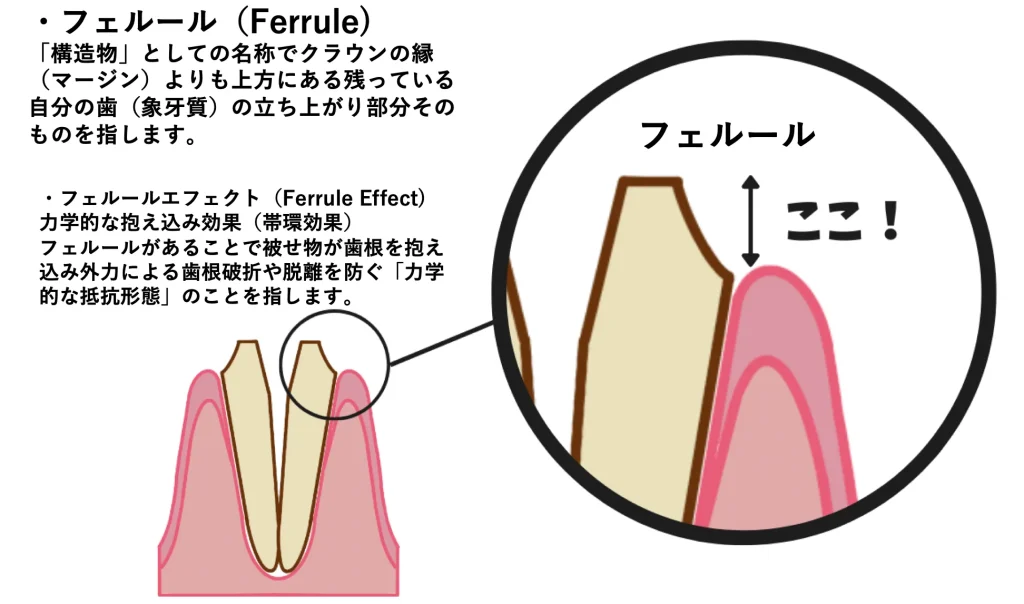
🔥 フェルール(Ferrule)
という“構造的な守り”
そこで重要になるのが
👉 フェルールという考え方です。
これは
👉 被せ物によって抱え込まれる、
歯肉より上の健全な歯質部分
のことです。
この構造によって
・力が分散される
・くさびのような力がかかりにくくなる
・歯根破折を防ぐ
・被せ物が外れにくくなる
といった効果が得られます。
つまりフェルールは
👉 「歯を割れにくくするための設計」なのです。
フェルールエフェクト(Ferrule Effect)=帯環効果
帯状の補強効果
※ここで重要なのは
👉 フェルールはすべての歯に必要ではない
という点です。
主に対象となるのは
👉 根管治療が終わった失活歯です。
🧠 本質的な問題:2つのルールは衝突する
ここまでで、2つの重要なルールが見えてきました。
① 歯ぐきを守る
👉 STA(骨縁上組織付着)
② 歯を守る
👉 フェルール
どちらも歯を長く残すために必要不可欠です。
しかし現実の治療では、この2つはしばしば対立します。
⚠️ 臨床で起きるジレンマ
・フェルールを確保するために深く被せる
→ 歯ぐきを傷つける
・歯ぐきを守るために浅くする
→ 歯が割れやすくなる
👉 どちらかを優先すると、
もう一方が犠牲になる
つまり歯科治療とは
👉 「削る作業」ではなく
👉 「条件の中で最適解を探す設計」
なのです。
🔧 この問題を解決するための選択肢
歯科では、この矛盾を解決するために
いくつかの方法があります。
🟢 ① MTM(歯の挺出・エクストルージョン)
歯を少しずつ上に引き上げる方法です。
これにより
・歯ぐきとの関係を保ったまま
・健全な歯質を上に出すことができます
結果として
👉 STA(骨縁上組織付着)を守りながら
👉 フェルールも確保できる
という理想的な状態を作ることが可能になります。
🟡 ② 歯冠長延長術(クラウンレングスニング)
歯ぐきや骨の位置を下げて、
歯を見えるようにする方法です。
メリットは
・比較的早く処置できること
一方
・最終的な被せ物の見た目に影響する場合がある
・フェルールエフェクトが得られにくい場合がある
といったデメリットもあります。
🔴 ③ 抜歯という選択
どうしても条件が悪い場合
・歯根破折がある
・支えがほとんどない
といったケースでは
👉 無理に残さないことも重要です。
その場合は
インプラントやブリッジなどの選択になります。
🧠 なぜ治療結果に差が出るのか
同じように見える治療でも、
結果に差が出る理由はここにあります。
歯の寿命は、次の4つで決まります。
① 歯ぐきの状態
② 歯の残り方
③ 噛む力
④ 治療の設計
👉 特に重要なのは「設計」です。
単に虫歯を取るだけでなく
👉 その歯をどう残すかまで考えられているか
これが長期予後を大きく左右します。
🦷 インプラントとの向き合い方
患者さんがよく悩むポイントです。
基本はシンプルです。
👉 残せる歯は残す
なぜなら
・自分の歯は感覚がある
・自然な噛み心地
・長期的に安定しやすい
からです。
ただし
・割れている歯
・支えがほとんどない歯
は無理をするべきではありません。
👉 「残すこと」が目的ではなく
👉 「長く安定させること」が目的だからです。
🔍 さらに大切な視点:長持ちする歯の共通点
ここまでの内容に加えて、臨床的に非常に
重要なポイントがあります。
それは
👉 「問題が起きにくい環境が
作られているかどうか」
です。
長持ちする歯には共通点があります。
・清掃しやすい形になっている
・歯と歯の間に適切な隙間がある
・歯ぐきに無理な力がかかっていない
・噛む力が一部に集中していない
逆にトラブルが多いケースでは
・被せ物の形が複雑で磨きにくい
・歯と歯が近すぎる
・歯ぐきの中に境目が入りすぎている
・強い力が一点に集中している
といった特徴があります。
👉 つまり歯の寿命は
「治療した瞬間」ではなく
👉 「その後どう使われるか」まで
含めて決まります。
🔄 最後にもう一つだけ大事なこと
どれだけ良い治療をしても、
その後の管理が不十分であれば長持ちはしません。
・定期的なメンテナンス
・正しいブラッシング
・噛み合わせのチェック
これらを続けることで、
👉 初めて治療の価値が長く維持されます。
歯科治療は「終わり」があるものではなく、
👉 「長く付き合っていくもの」なのです。
🔬 さらに踏み込んだ重要な視点
もう一歩深く考えると、歯科治療の本質は
👉「今の状態を治すこと」ではなく
👉「将来壊れない状態を先に作ること」
にあります。
例えば、同じように被せ物を入れても
将来どこに力が集中するか、どこに汚れが
溜まりやすいかを考えずに作られた場合、
数年後に問題が起きる可能性が高くなります。
逆に、最初から
・力の流れ
・清掃性
・歯ぐきとの距離
を設計しておけば、トラブルは大きく減らせます。
👉 つまり治療の本質とは
「その場の完成度」ではなく
👉 将来まで見据えた設計力なのです。
💡 最後に
歯の治療は
👉 「削って被せるだけの処置」ではありません
本当に大切なのは
・歯ぐきの健康を守ること
・歯が割れにくい補強を必要十分に行うこと
この2つを同時に満たすことです。
🧠 一番伝えたいこと
👉 歯の寿命は
見た目や材料ではなく、設計で決まる
そしてその設計は
👉 歯ではなく
👉 歯ぐきとの関係の中で考えるものです
🦷 結論
👉 歯を長く残す治療とは
「削る治療」ではなく
👉 生体のルールに合わせて環境を整える治療
です。
この考え方があるかどうかで、
歯の未来は大きく変わります。