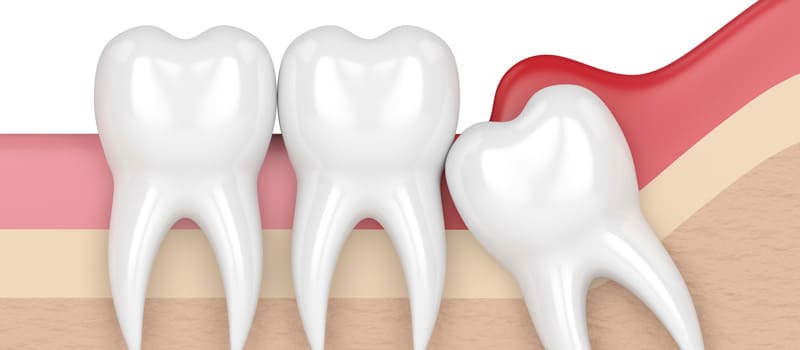
🎵 楽器を演奏される方へ

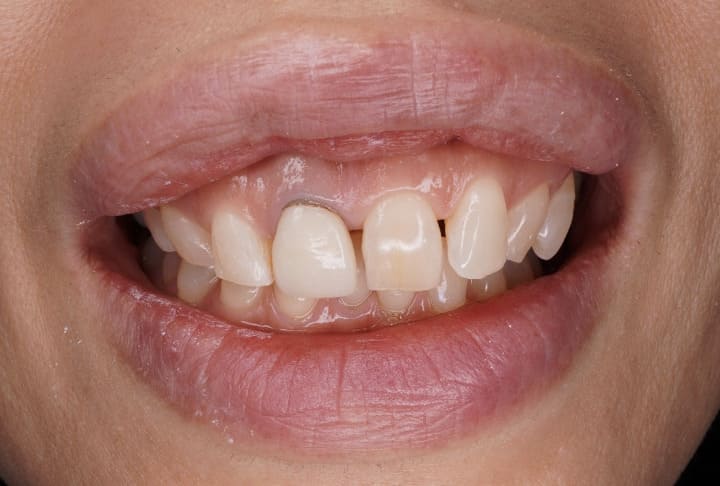
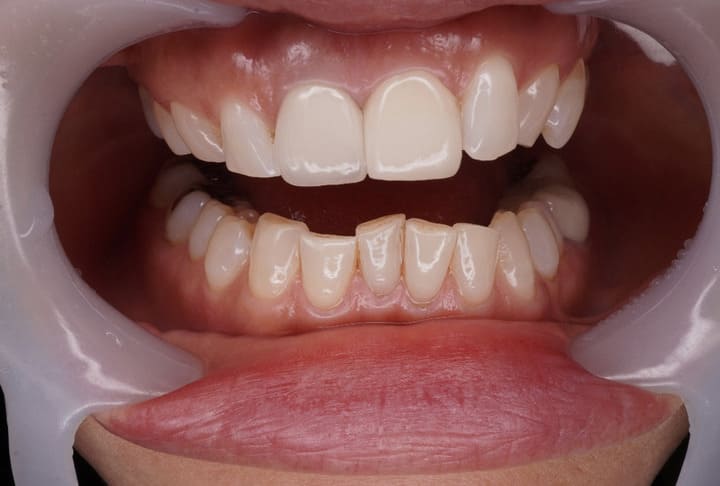
その顎の違和感、
演奏が原因かもしれません
楽器を演奏される学生さん・演奏家の方
・音楽を学ぶお子さま
を対象に、お口の「働き」チェックと
セルフケア指導を無料で行っております。
私たちの新しい取り組み
【演奏家のための口腔サポートプログラム】
🎻 演奏活動と
顎と噛み合わせについて
― 成長・長期的視点から考える顎顔面サポート ―
演奏を続けていく中で、顎や嚙み合わせの状態を
一度確認してみませんか?
楽器の演奏では、姿勢や力のかかり方により、
顎や噛み合わせに負担が生じることがあります。
大きな問題になる事は少ないですが、
状態を把握しておくことが大切です。
当院では、
演奏家の方の顎や噛み合わせに関するご相談に対応しています。
演奏では、
・姿勢
・力のかかり方
・顎の使い方
・口腔周囲筋の働き
などが複雑に関係しています。
そのため、楽器の演奏では、長時間・長期間の演奏に加え、
姿勢や力のかかり方により、
顎や噛み合わせに負担が生じることがあります。
大きな問題になる事は少ないですが、
状態を把握しておくことが大切です。
現在、演奏家に対する歯科的サポートは全国的にもまだ少なく、
多くは顎関節症など、症状が出た後の対応が中心です。
当院では、
顎関節や噛み合わせだけでなく、
・成長期の発育
・口腔機能
・長期的な力の影響
を含めて総合的に評価しています。
特に成長期では、
・呼吸
・習慣
・力のバランス
などが、将来的な口腔環境に関わる可能性があります。
当院では、こうした視点を
DOHaD(将来の健康を見据えた考え方)
とも関連づけながら捉えています。
👉演奏を続ける中で、どのような負担が生じているのか。
👉まずは現在の状態を把握することを大切にしています。
必要な場合には、
噛み合わせや顎関節を含めた治療をご提案します。
どう続けるかを考える。
それが、当院の考える
演奏家の方への顎顔面サポートです。
■検査内容
・噛み合わせの状態
・顎関節の働き
・お口周囲の筋肉の状態
・力のかかり方
・クレンチング等悪習癖の有無
■スタンス
無理に治療を勧めることはありません
必要な場合のみ選択肢をご提示いたします。
演奏活動を妨げず、長く続けるためのサポートです
■対象
楽器を演奏される学生さん
演奏家の方
声楽の方
幼児期・学童期の演奏者の方
その他楽器を演奏される全ての方
初回の評価に費用はかかりません
▷🎻 演奏を続けるために、顎を守る歯科へ
― バイオリン・管楽器奏者などすべての演奏家のための顎口腔機能サポート ―
「長く演奏を続けていると、左の顎が疲れる」
「顎がカクカク鳴る、開きづらい」
「噛み合わせが少し変わった気がする」
「顔の左右差や輪郭の変化が気になる」
こうした違和感を、演奏家の多くは
“演奏を続けるうえで仕方のないこと”
として受け流してしまうことが少なくありません。
その違和感、本当に「仕方ないこと」でしょうか。
楽器演奏は想像以上に繊細に、そして長期的に
顎・噛み合わせ・筋肉・骨格のバランスに影響を与えることがあります。
【演奏が顎に与える影響】
バイオリンやヴィオラは、左側の顎まわりと肩で楽器を支える特有の構え方を必要とします。
このとき顎には、毎日、一定の方向から、特定の部位へ、繰り返し力が加わります。
また、サックス・クラリネット・フルートなどの管楽器では、
前歯・口唇・舌・下顎が精密に連動し、
顎が一定の位置で使われ続けることがあります。
これが続くと—
• 顎関節への慢性的な負担
• 咀嚼筋の過緊張や左右差
• 噛み合わせのズレ
• 食いしばりの増加
• 下顎の骨格や筋肉の適応変化による輪郭の変化
• 顔貌の左右差
• 成長期では顎の発育バランスへの影響
といった変化につながることがあります。
問題は楽器そのものではありません。
顎に加わる力の「位置・方向・大きさ・時間」。
その設計こそが、本質です。
SHIRON DENTAL OFFICEでは、
単に歯を治すのではなく、
「力の設計」から診る歯科医療
を大切にしています。
【私たちが診ているのは「歯」だけではありません】
私たちが評価するのは、
✓ 噛み合わせの接触バランス
✓ 顎関節の位置と動き
✓ 咀嚼筋の緊張状態
✓ 舌機能・口腔周囲筋の使い方
✓ 姿勢や身体のバランス
✓ 演奏時の顎への負荷
こうした要素を含め、総合的に顎口腔機能を評価します。
歯だけを見るのではなく、
「演奏時に口腔がどう機能しているか」まで含めて診る。
それが私たちの考える演奏家のための歯科医療です。
幼い頃から演奏を続けてきた方では、
顎の形そのものが「生まれつき」だけではなく、
日々の使い方によって“育ってきた形”
であることも少なくありません。
顎の骨や筋肉は、日々かかる力に適応しながら、少しずつ変化していきます。
これは、身体が日々受ける力に適応していく、生体の自然な反応です。
そして噛み合わせもまた、
日々積み重なる「力の履歴」を映し出します。
だからこそ—
早く気づけば守れる。
正しく整えれば、演奏は続けられる。
私たちの考え方
演奏を止めるための歯科ではなく、
演奏を続けるための歯科へ。
顎の違和感、噛み合わせの変化、顔貌の左右差。
その背景にある「力の偏り」を、一度見直してみませんか。
演奏はそのままに。
顎と咬合は、もっと守れる。
まだ症状が軽いうちの気づきが、顎を守る第一歩になります。
このようなお悩みがある方は、一度ご相談ください。
✓ 演奏後に顎が疲れる
✓ 顎が鳴る・開きづらい
✓ 噛み合わせが変わった気がする
✓ 顔の左右差が気になる
✓ お子さまの顎の発育が気になる
【顎を守ることは、演奏を守ること】
「気になるけれど、どこに相談すればいいかわからない」
そんな段階でも構いません。
まずは現在の顎の状態を知ることから始めませんか。
演奏を続けながら守れる方法を、一緒に考えていきます。
まずはお気軽にご相談ください。
顎という土台を守ることが、
長く、自分らしく奏で続ける力になります。
その小さな気づきが、
未来の演奏を支える大切な一歩になるかもしれません。
【演奏家の方はこちら】
(バイオリン/管楽器/音大生/保護者向け)
▷🎻 未来の顎を守り、未来の音を守る。
毎日バイオリンを頑張るお子さまの保護者の方へ
― 顎と健やかな成長を守るために大切なお話 ―
小さい頃からのちょっとした心がけが、
将来の顎の健やかな成長を守る大きな力になります。
特別なことをする必要はありません。
毎日の中の小さな習慣が、お子さまの成長をやさしく支えてくれます。
それは、顎の発育バランスの偏りや顎関節への負担を防ぎ、
健やかな成長を支える大切な予防につながります。
子どもの骨は大人よりもやわらかく、成長の途中にあります。
そのため、小さな力でも、同じ方向から繰り返し加わることで、
骨や筋肉の育ち方に偏りが生じることがあります。
だからこそ大切なのは、日々の練習の中で偏りをため込まないことです。
① 身体を「ニュートラルに戻す習慣」をつくる
バイオリンの構えは、とても繊細で、身体の使い方が左右非対称になります。
そのため練習後には、身体を自然な状態へ戻す時間をつくることが大切です。
例えば…
✓ 首や肩をやさしく動かすストレッチ
✓ 肩甲骨を大きく回す運動
✓ 深呼吸しながら姿勢を整える
✓ 軽い体操や散歩
こうした5分ほどのリセット習慣だけでも、身体の偏りを整える助けになります。
② 成長に合わせて「構えやすさ」を見直す
子どもの身体は短期間で大きく変化します。
顎当てや肩当て、楽器のサイズが合わない状態が続くと、
✓ 顎を前に出して構える
✓ 首を傾けすぎる
✓ 無意識に強く噛みしめる
といった癖につながることがあります。
そのため、
✓ 楽器のサイズだけでなく、構えやすさをこまめに見直す
✓ 顎当て・肩当ての高さや角度を調整する
✓ 肩や首に力みがなく、自然に構えられるか確認する
こうした見直しがとても大切です。
③ お口の機能も一緒に育てる
顎の健やかな成長には、お口の機能も深く関わっています。
特に大切なのは、
✓ 普段、上下の歯を無意識に触れ合わせる癖がないか
(TCH:気づかないうちに上下の歯を軽く触れ合わせ続ける癖)
✓ 鼻呼吸ができているか
✓ 舌が正しい位置にあるか
こうした機能が整うことで、顎や歯並びの成長も安定しやすくなります。
大切なのは「頑張ること」より「戻すこと」
バランスを取るために反対側へ無理に力をかける必要はありません。
大切なのは、
偏った状態を、一度ニュートラルに戻すこと。
演奏で偏った身体を、
日常の中でやさしく整えてあげる。
その積み重ねが、
成長期の顎をやさしく支える大きな力になります。
毎日の練習に、5分のリセットタイムを。
その小さな習慣が、
未来の顎を守り、未来の音を守る。
そして、その積み重ねこそが、
お子さまがこれからも長く、健やかに、
自分らしい音を奏で続けるための“見えない土台”になります。
バイオリンを日々弾いてる小さなお子様の保護者の方へ大切なお話
症状が出ていない幼少期からの対応は、将来的な顎の発育バランスの偏りや顎関節への負担を予防する「一次予防」として非常に重要です。
子供の骨は非常に可塑性が高く、わずかな外力でも長期間加わることで骨の成長方向が変わってしまいます。
以下の3つのポイントを中心に、健やかな成長をサポートするのが理想的です。
1. 身体の「リセット習慣」を身につける
バイオリンを弾く姿勢は、解剖学的に見て非常に特殊で非対称です。練習の合間に「非対称を打ち消す動き」を取り入れることが、骨格の定着を防ぎます。
左右対称の動きを取り戻すストレッチ: 楽器を挟むのと逆側に首を傾けたり、肩を回したりする運動を、練習の合間に必ず取り入れます。
全身運動の推奨: 水泳や体操など、全身を左右対称に使う運動を並行して行うことで、特定の部位への過度な負担を分散させます。
2. 適切なフィッティングと成長への追随
子供は体格が急速に変化します。少しでもサイズが合わない楽器やパーツを使い続けると、それを補うために顎を突き出したり、無理に噛み締めたりする癖がついてしまいます。
顎当て・肩当ての調整: 「首の長さ」や「顎のライン」に合わせ、常に自然な直立姿勢に近い状態で構えられるよう、専門家(指導者や弦楽器職人)とこまめに調整を行います。
適切な楽器サイズ:
「大は小を兼ねる」という考え方は避け、体格に合ったサイズのバイオリンを選択することが、顎への物理的圧力を最小限に抑える鍵です。
3. 口腔機能と癖のチェック
症状がなくても、歯科定期検診の際に以下のポイントを確認しておくと安心です。
TCH(上下歯列接触癖)の確認: 集中している時に歯を食いしばる癖がないかチェックします。乳歯から永久歯への生え変わり時期は咬合が不安定なため、食いしばりによる側方圧の影響を受けやすいです。
舌の位置と鼻呼吸: 正しい舌の位置(スポット)や鼻呼吸ができていると、上顎骨が正しく成長し、歯列弓が広がります。これがしっかりしていると、外部からの圧力に対する抵抗力(構造的な強さ)が高まります。
まとめ:安静か負荷か?
幼少期においては、**「反対側に負荷をかける」というよりも「ニュートラルに戻す」**という考え方が最も適しています。
安静: 練習以外の時間は、顎に負担をかけない自然な状態。
リセット運動: 演奏で左に偏ったバランスを、ストレッチや対称的な運動で「ゼロ」に戻す。
このように、特定の方向への強制的な負荷ではなく、**「非対称な時間を、対称的な時間で相殺する」**というアプローチが、成長期の骨格を守るための最も安全で効果的なリハビリ(予防)となります。
今のうちに、日常の練習の中に「5分間のリセットタイム」をルール化してあげるのが良いかもしれませんね。

●こんなお悩みはありませんか?
・何度も同じ歯を治療している
・セラミックが割れた経験がある
・どこへ行っても根本的には治らない
・本当に必要な治療を知りたい
・将来を見据えた治療を受けたい
それは「治療法」ではなく
「設計」が原因かもしれません
歯科治療は
「何を入れるか」より
「どう設計するか」で寿命が決まります
●SHIRON DENTAL OFFICEの治療方針
SHIRON DENTAL OFFICEは
日本歯科専門医機構認定の
補綴歯科専門医が在籍する
歯科医院です
恵比寿周辺で働く方の多くは
忙しい日常の中で治療時間を確保されています
だからこそ私たちは
「短期間で終わる治療」よりも
「長く持つ治療」を優先します
再治療を繰り返さない設計
それが、当院の治療方針です
●SHIRON DENTAL OFFICE が選ばれる理由

1. 補綴歯科専門医による
「壊れない設計」
噛み合わせ・力の分散・10年後の変化まで計算
再治療を繰り返さないための
「設計」から始めます
2. CT×マイクロ×レーザーの精密治療
見えない部分まで診断し
必要最小限の処置で守る
削りすぎない
取り残さない
再発させない治療
3. 納得してから治療開始
いきなり削りません
十分な説明と選択肢を提示
患者さまが理解・納得してから進めます
【恵比寿で再発させない治療を重視する歯医者】
●「補綴歯科専門医」
「補綴歯科専門医」とは
歯科補綴学の専門的知識および
臨床技能・経験を有する優れた
歯科医師(5年毎の更新)
限られた歯科医師に付与される資格です。
日本補綴歯科学会・日本歯科専門医機構の
公開情報でも確認できます。
▷詳しくはこちら

●見えない工程の精度が、治療結果を左右します。
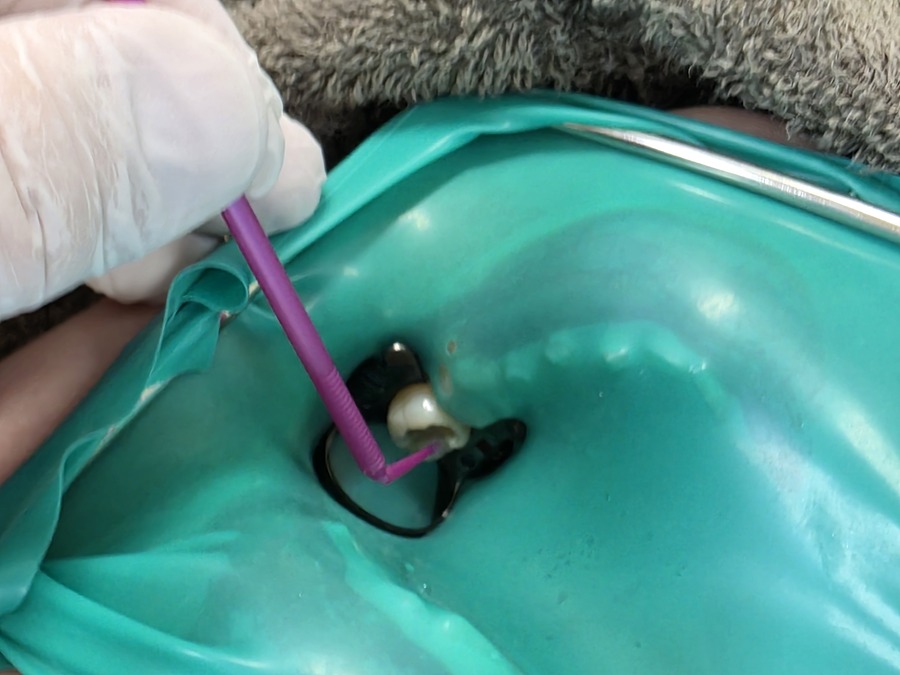
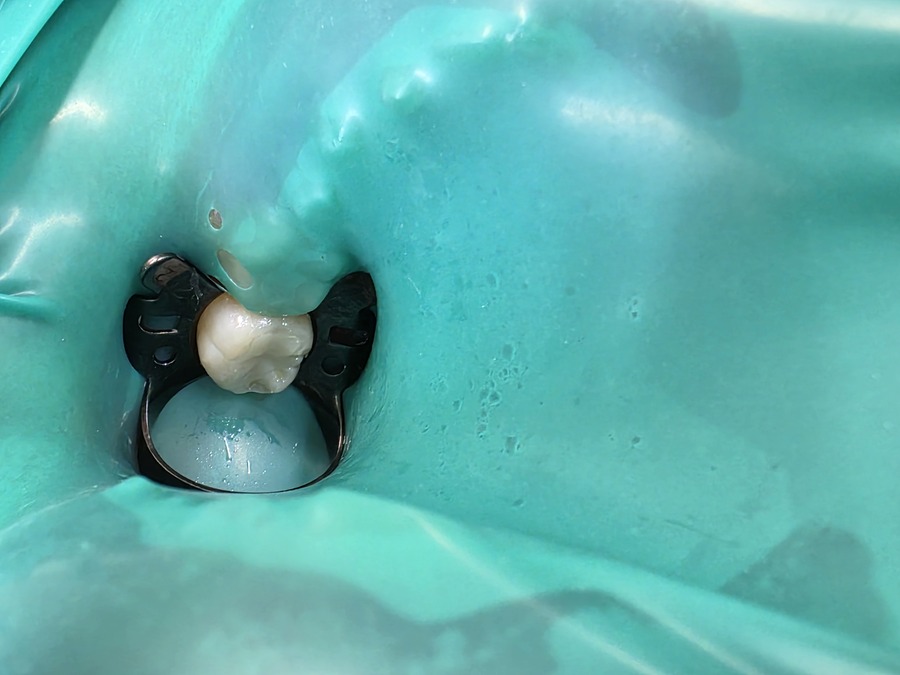
一本の修復物にもこだわる補綴専門医
セラミック修復物をレジンセメントで合着する際、
ラバーダム防湿の重要性
1. レジンセメントは「接着」で
保持している
従来の合着材(リン酸亜鉛セメント
・グラスアイオノマーセメント
・カルボキシレートセメントなど)は
1)機械的嵌合
2)摩擦保持
によって維持されます。
一方、レジンセメントは接着性材料であり
歯質・セラミック・レジンセメント
の三者を化学的・微細機械的結合で
接着させます。
つまり
接着が成立しなければ
維持力は大きく低下します。
そのため
接着操作の環境管理が極めて重要になります。
2. 接着操作は「水分汚染」に
極めて弱い
レジン接着の基本は
1.歯質処理(Etchingなど)
2.プライマー
3.ボンディング
4.レジンセメント
という手順です。
この過程では
象牙質コラーゲン網へのモノマー浸透
によって
ハイブリッド層
が形成されます。
しかし
唾液や血液が混入すると
・接着阻害
・モノマー浸透阻害
・重合阻害
が起こります。
その結果
・接着強度低下
・辺縁漏洩
・脱離
・二次う蝕
の原因になります。
3. 唾液汚染が接着強度を大きく低下させる
研究では
唾液汚染により接着強度が50〜70%低下する
ことが報告されています。
主な理由は
唾液に含まれる
・糖タンパク
・ムチン
・酵素
が
歯面にタンパク質膜(pellicle)
を形成し
レジンモノマーの浸透を阻害するためです。
4. 血液汚染はさらに深刻
歯肉縁下マージンでは
出血汚染が問題になります。
血液には
・フィブリン ・血球 ・タンパク
が含まれ
歯面に強固な被膜を形成します。
これは
水洗ではほぼ除去できません。
結果
・接着不良
・早期脱離
の原因になります。
5. セラミック側の処理も
汚染に弱い
セラミック修復物の接着では
通常
・サンドブラスト処理
・フッ化水素酸エッチング
・シランカップリング
が行われます。
シラン処理後の表面は
非常に高い表面エネルギー
を持つため
わずかな汚染でも接着が阻害されます。
特に
試適後の唾液汚染は
シラン層を失活させる
ことが知られています。
そのため
試適後には
・リン酸洗浄 ・再シラン
などが必要になります。
6. ラバーダムは唯一
確実な防湿方法
防湿方法には
・綿球 ・排唾管 ・オプトラゲート
などがあります。
しかし
これらは
完全な防湿にはなりません。
理由
・舌運動
・唾液腺分泌
・歯肉溝滲出液
・呼気湿度
があるためです。
一方
ラバーダムは
・唾液
・舌
・頬粘膜
・呼気湿度
を遮断できる
唯一の確実な方法です。
7. ラバーダムが接着成功率を高める理由
ラバーダムにより
①乾燥環境の確保
接着操作に理想的な湿度環境が得られる。
②視野確保
拡大視野下で精密操作が可能。
③接着操作の確実性
エッチング・プライミングが正確に行える。
④コンタミネーション防止
唾液・血液・呼気の影響を排除。
⑤セメント除去が容易
余剰セメント除去が確実。
8. 長期予後にも影響する
ラバーダム未使用の場合
長期的に
・辺縁漏洩
・セメント劣化
・二次う蝕
・脱離
のリスクが上昇します。
特に
ラミネートベニア
では
接着が唯一の保持要素のため
ラバーダムの有無が
予後を大きく左右します。
9. 国際的な推奨
多くの接着歯学のガイドラインでは
接着操作=ラバーダム推奨
とされています。
代表例
・接着歯学会
・Operative Dentistry
・Adhesive Dentistry textbooks
など。
まとめ
セラミック修復物のレジンセメント合着では
接着の成功が治療成功の鍵になります。
そして
接着成功の条件は
完全な防湿
です。
ラバーダムは
・唾液
・血液
・湿度
による汚染を防ぐ
最も確実な方法であり
セラミック修復物の
長期安定性と予後に大きく関わる重要な操作
と言えます。
●補綴専門医がラバーダム防湿を
重視する理由

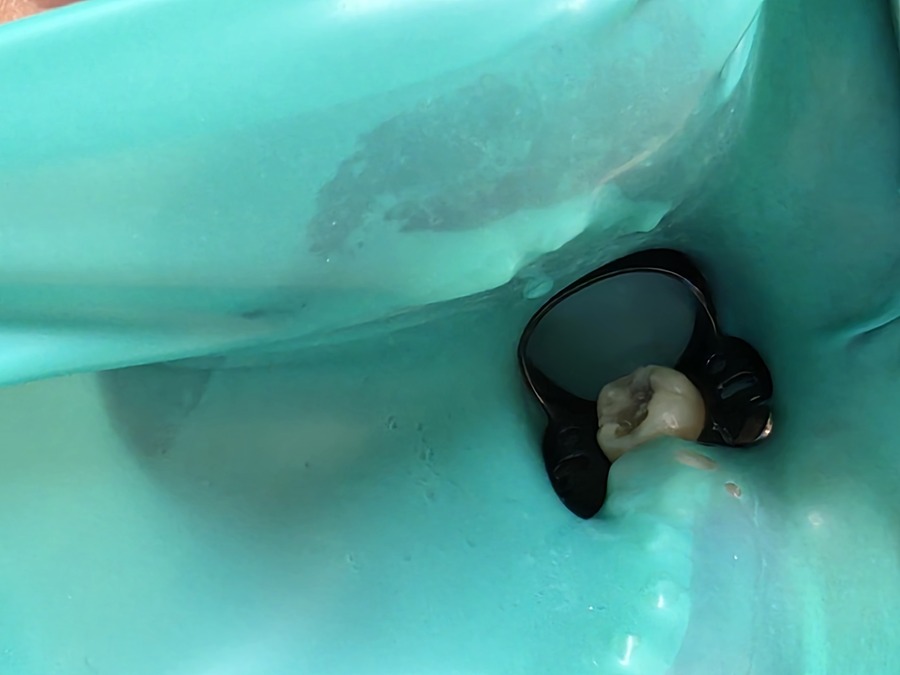
補綴専門医がラバーダム防湿を重視する理由
補綴専門医がラバーダムを重視する理由は、
単に「唾液を防ぐため」ではありません。
補綴治療の本質である「長期安定性」と
「精密な接着操作」を成立させるために
必要不可欠だからです。
補綴専門医の臨床思考は一般的に
「治療が成功するか」ではなく
「10年・20年持つか」
という時間軸で考えます。
この視点から見ると、
ラバーダムは非常に重要になります。
補綴専門医がラバーダムを
重視する理由
1 接着の再現性を確保するため
セラミック修復の成功は
接着の再現性
に大きく依存します。
接着は
・エッチング
・プライミング
・ボンディング
・レジンセメント重合
という複数の工程で成立します。
これらは
水分・唾液・血液
に非常に弱い操作です。
ラバーダムがない場合
・唾液腺からの分泌
・歯肉溝滲出液
・呼気の湿度
などが入り込み
毎回同じ接着環境を作ることが難しくなります。
補綴専門医は
「偶然成功する治療」ではなく
「毎回成功する治療」
を目指すため、ラバーダム防湿を重視します。
2 セラミック修復は接着が
生命線
従来の金属修復は
・摩擦
・嵌合
で保持されます。
しかし現在の
e.max
ジルコニア
などのセラミックは
接着が保持力の中心
です。
接着が失敗すると
・脱離
・マイクロリーケージ
・二次う蝕
が起こります。
つまり
ラバーダム=補綴物の寿命
に関わります。
3 マージンの清掃と視野確保
補綴治療では
マージンの管理
が極めて重要です。
ラバーダムを使用すると
・視野が確保される
・軟組織が排除される
・乾燥が確保される
ため
・余剰セメント
・接着不良
・マージン汚染
を防ぎやすくなります。
余剰セメントの残存は
特に
インプラント周囲炎
歯周炎
の原因になるため
補綴専門医ほど慎重に除去します。
4 マイクロリーケージの防止
接着不良があると
マイクロリーケージ
が起こります。
これにより
・二次う蝕
・接着層劣化
・セメント溶解
・修復物脱離
が起こります。
補綴専門医は
10年以上の予後
を見据えるため
このリスクをできるだけ排除します。
ラバーダムは
リーケージの最大原因である唾液汚染を防ぐ
ため重要になります。
5 咬合調整の精度
口腔内が湿っていると
咬合紙が滑る
接触点が不明確
になります。
ラバーダムを外す前に
接着
セメント除去
を確実に行うことで
精密な咬合調整
が可能になります。
補綴専門医は
咬合負担による破折
を強く意識するため
咬合精度を重視します。
6 医療安全
ラバーダムには
誤飲防止
の役割もあります。
小さな器具・修復物
・バー
・インレー
・ラミネートベニア
などが
気道・気管に落ちるリスクを防ぎます。
補綴専門医は
安全性を含めた治療品質
を重視します。
7 国際基準に近い治療
欧米の歯科臨床においては
接着操作=ラバーダム
が標準です。
例えば
接着歯学の代表的教科書
Adhesive Dentistry
Operative Dentistry
などでは
ラバーダムは基本操作
とされています。
補綴専門医は
世界基準の治療
を意識するため
可能な限りラバーダムを使用します。
まとめ
補綴専門医がラバーダムを重視する理由は
単に防湿ではなく
補綴治療の成功条件そのもの
だからです。
ラバーダムにより
・接着成功率向上
・マイクロリーケージ防止
・マージン管理
・咬合精度
・医療安全
が確保されます。
つまり
長期安定する補綴治療を行うための基本操作
と言えます。
●「日本補綴歯科学会」とは
【日本補綴(ほてつ)歯科学会の目的】
【日本補綴(ほてつ)歯科学会の活動内容】
▷詳しくはこちら
【恵比寿の歯医者】補綴専門医による精密治療
SHIRON DENTAL OFFICE
●症例が、私たちの答えです
なぜこの治療を選んだのか
10年後をどう考えたのか
その「理由」まで公開しています。
これらの症例と同じような悩みはありませんか?
●院長からのメッセージ


治療のゴールは「治すこと」
ではありません
10年後も
20年後も
しっかり噛めること
やり直しを繰り返す歯科治療から
卒業していただきたい
その思いから私は
補綴(ほてつ)治療を専門に選びました
【恵比寿で補綴専門医の歯医者をお探しなら】
SHIRON DENTAL OFFICE
●ご相談・ご予約について
セカンドオピニオン歓迎
・抜歯と言われた
・インプラントしかないと言われた
・高額治療で迷っている
「もっと早く相談すればよかった」
多くの患者さまからいただく言葉です。
SHIRON DENTAL OFFICEには
恵比寿、目黒、代官山など近隣にお住まいの方から
山梨県や神奈川県、千葉県、埼玉県など日本国内だけでなく
アメリカ・フランス・中国など海外在住の方が帰国された際に
毎回治療を希望され来院される方がいます。
補綴専門医として
機能・審美・長期安定を重視した治療を行っています。
まずはご相談だけでも構いません。
患者さまにとって最善の選択を一緒に考えます。
恵比寿駅から徒歩6分の歯医者
SHIRON DENTAL OFFICE
渋谷区恵比寿の歯科医院
〒150-0022
東京都渋谷区恵比寿南2-9-4 安島ビルⅡ 2F
TEL:03-6303-2700
Information
-
-
- お知らせ
-
- 当院で現在、特に推し進めている情報
- ▷演奏家のための口腔サポートプログラム
- ⭐歯科に関する当院からの最新のエビデンスに基づいた情報を「コラム」と「Q&A」に記載しております。
お気軽にお読みいただければ幸いです。
● よくある質問Q&Aはこちらからクリック - ⭐当院では、精度の高い診断とより確実な治療を行うために、【CT】, 【エルビウムヤグレーザー】、【マイクロスコープ】を用いております。
-
エルビウムヤグレーザーを用いた歯石除去の動画
エルビウムヤグレーザーを用いたう蝕象牙質除去の動画
-
■ 恵比寿でセラミック治療を
ご検討の方へ― 補綴専門医による
「やり直さないための治療」 ―
Before
After
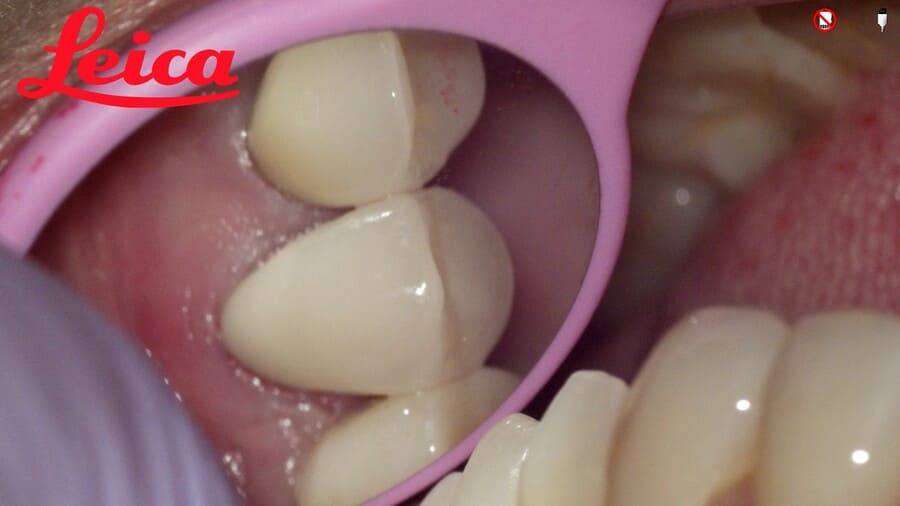
主訴 左上のセラミックの歯の歯ぐきが下がって変色した歯が出てきて見た目が気になるのでやり直したい。 性別 女性 年齢 50代 症例概要・補綴専門医としての分析 ・50代女性
・左上5番にオールセラミッククラウンが装着されている。
左上4番にはインプラントによるオールセラミッククラウンが装着されている。
頬側の歯肉退縮が生じており歯頸部に黒変した歯質が露出して審美障害を生じている。
全体的な辺縁不適合が認められた。
セラミック咬合面には若干の咬耗が認められた。
左上5番頬側歯肉辺縁に発赤・腫脹は認められない。
エックス線から歯根に問題は認められなかった。
患者さんには、過度にブラッシングする習慣があり、ブラッシング圧とブラッシング時間のコントロールを指導した。
また、クレンチングの習癖があり、生活指導及びナイトガードの夜間使用をお願いしている。
これらのご指導・お願いが実施されることを前提に、咬合力の強くない女性であること、審美性を重視していることなどからモノリシックジルコニアクラウンではないジルコニアフレームにポーセレンを積層する方法、ジルコボンドクラウンにて再補綴することとした。
【ジルコボンドクラウン】
強度の高いジルコニアフレームに、見た目の美しいセラミック(ポーセレン)を焼き付けた2層構造の被せ物
「ジルコニアセラミック」「レイヤードジルコニア」とも呼ばれます。
辺縁歯肉の退縮の原因は、歯ブラシによる力の影響とクレンチングによる影響と考えられる。
歯周基本治療を行いながら左上5番に装着されているオールセラミッククラウンを除去した。
装着されているレジン築造に不適合が認められたため、形態修正後再度レジン築造を行った。
支台歯形成後、プロビジョナルレストレーションを製作、仮着して辺縁歯肉の反応等を次回来院時まで経過観察した。
辺縁歯肉の状態は安定しているので、
形態的・色調的問題を患者さんに確認、同意が得られたため最終補綴へ移行した。
印象採得、咬合採得を行い補綴物を製作した。
完成したオールセラミッククラウンの近遠心コンタクトの調整を行い、その後咬合チェックして咬合調整・研磨を行った。
ジルコボンドクラウンを試適して患者さんに鏡で見て頂き問題がないことを確認後、合着を行った。合着1週間後に各種チェックを行い若干の調整、研磨を行った。治療期間・回数 治療期間4週間で3回来院。 術前(2026年2月)術後(2026年3月) 費用
(自由診療となります)総額 自由診療154000円(税込み) 診査・診断・プロビジョナルレストレーション・術前術後の説明費用含む。 リスク・副作用 セラミックの破折、脱離。歯肉の退縮。根の病気。
術後の対策 補綴専門医の視点 今後、辺縁歯肉の退縮を避けるための方策を検討し患者さんと対応を共有することとした。
必ず3か月ごとの予後観察に来院していただくよう依頼した。
ご本人はブラッシングをかなり徹底して行うタイプでした。
そのため、過度なブラッシングによる影響を避けるため、力のコントロールを常に意識して行い、長時間ブラッシングしないように指導して定期健診で来院のたびにチェックを行うようにした。
食いしばりの習癖があるため、日中は常に食いしばりの気付きに意識を払って、食いしばったら即座にリリースするように指導を行った。
また、夜間はナイトガードを装着して対応するように指導した。
今後、力のコントロールを行っていても長期間経過して再度歯肉退縮が起こった場合、被せ物を作り直すのではなく、歯茎を上に延ばす歯周外科手術を検討する必要の可能性を説明した。セラミック治療をすでに
検討されている方へ
セラミック治療は
「どの素材を選ぶか」よりも
「誰がどう設計するか」で
結果が大きく変わります。
同じセラミックでも
・数年でやり直しになるケース
・10年以上安定するケース
その違いは
素材ではなく
「設計と精度」にあります。
したがって、
👉 どこで治療するかによって結果は大きく変わります
■ セラミックは「材料」でしかありません
■ 本当に重要なのは「設計」です
セラミックは非常に優れた材料です
✔ 劣化しにくい
✔ 汚れが付きにくい
✔ 精密な適合が可能
✔ 金属を使わない
しかし
👉 材料だけで結果は決まりません
セラミック治療の成否は
見えない部分で決まります。
具体的には、
・噛み合わせ
・歯の削り方
・接着操作
・技工精度
これらが不十分な場合
・脱離
・破折
・二次う蝕
・やり直し
につながります。
その原因の多くは
👉 設計の問題です
■補綴専門医としての視点
当院では、院長が
大学のクラウン・ブリッジ補綴学講座
(セラミックなどの被せ物治療を専門
とする分野)において
35年以上にわたり補綴(ほてつ)治療に携わって
きた経験をもとに、
10年後を見据えた設計を行っています
■ 当院のセラミック治療の特徴
当院では
👉 「10年後から逆算した設計」を行います
① 補綴専門医による咬合設計
(力のコントロール)
・どこに力がかかるのか
・どこが壊れやすいのか
👉 これを分析し
壊れない設計を行います
■ ② 精密な形成・印象
・削る量を最小限に
・適合精度を最大限に
👉 ミクロン単位で合わせます
■ ③ 高精度な技工連携
・適合
・形態
・接触
👉 すべてが予後に直結します
優秀な技工士との密接な連携により
機能と審美の両立を図ります。
■ ④接着操作の徹底
セラミックは接着が生命線です。
当院では必要に応じて
ラバーダム防湿を行い
・唾液
・血液
・湿度
の影響を排除し
接着の再現性を高めています。
👉見えない工程の精度が、治療結果を左右します。
■ 「設計 × 精度 × 素材」
この3つが揃って初めて
👉 セラミックは長持ちします
■ セラミックは“魔法の治療”ではありません
セラミックは
👉 虫歯のリスクを下げる材料ですが
👉 虫歯を防ぐものではありません
■ 長持ちするかどうかは
ここで決まります
どれだけ精密な治療を
行っても
👉👉 その後の状態は
患者さん自身のケアで
決まります
・プラークコントロール
・食生活
・メインテナンス
これが不十分であれば
👉 再び虫歯になります
■ セラミックを
長持ちさせるために
当院では
・定期的なメインテナンス
・咬合のチェック
・リスク評価
を行い
👉 長期安定を維持します■ メインテナンス・プラークコントロール
■ セラミック治療を受けた後に最も大切なこと
セラミック治療は
ゴールではありません。
👉 長く使い続けるためのスタートです
どれだけ精密に治療を行っても
その後の状態は
👉 日々のケアとメインテナンスで決まります
■ セラミックを入れても虫歯は防げません
セラミックは
・劣化しにくい
・汚れが付きにくい
・適合精度が高い
という特性があります。
そのため
👉 虫歯の再発リスクを下げることはできます
しかし
👉 虫歯を完全に防ぐことはできません
■ 再発を左右する本当の原因
虫歯や歯周病の再発は
👉 プラーク(細菌のかたまり)
によって起こります。
つまり
どれだけ良い治療をしても
👉 プラークが残れば再発します
■ 補綴専門医としての考え方
補綴治療は
👉 「壊れない治療」ではなく
「壊れにくい状態を作る治療」です
当院では
・咬合設計
・適合精度
・接着操作
により再発リスクを最小限に抑えます。
しかし
👉 その状態を維持できるかどうかは
日々の管理にかかっています
■ なぜメインテナンスが必要なのか
プラークは
・どんなに丁寧に磨いても
👉 完全に取り切ることはできません
また
・時間の経過とともに
👉 必ず再付着します
そのため
👉 定期的なプロフェッショナルケアが
必要になります
■ メインテナンスで行うこと
当院では単なるクリーニングではなく
👉 「再発を防ぐための管理」
を行います
具体的には
・プラーク・歯石除去
・適合状態のチェック
・咬合の確認
・ブラッシング指導
・リスク評価
■ セラミックを長持ちさせるために
セラミックの寿命は
👉 素材ではなく管理で決まります
同じ治療でも
・長持ちする方
・早期に再治療になる方
に分かれます
その違いは
👉 メインテナンスとセルフケアの差です■ 当院が大切にしていること
当院では
・治療の精度
・その後の管理
この両方を重視しています
👉 治療だけで終わる歯科ではなく
長く守る歯科でありたい
と考えています
■ このような方へ
・治療を繰り返したくない
・セラミックを長持ちさせたい
・自分の歯をできるだけ残したい
・しっかり管理していきたい
■ 患者様へ(最重要メッセージ)
👉どんなに良い治療でも
メインテナンスがなければ長持ちはしません
逆に
👉適切な管理ができれば
歯は長く守ることができます
■ ご相談について
メインテナンスやケアについても
お気軽にご相談ください
【初診相談はこちら】
【予防・メインテナンスの相談はこちらから】
■ こんな方におすすめです
✔ 何度もやり直している
✔ これを最後の治療にしたい
✔ 見た目だけでなく長持ちさ
せたい
✔ 咬み合わせまでしっかり診
てほしい


■もっと詳しく知りたい方へ
セラミック治療は、
設計・接着・管理まで
含めて考えることが大切です。
気になる項目からご覧ください。【基礎から知りたい方】
【前歯の見た目が気になる方へ】
【材料の違いを知りたい方へ】
Ⅰ.材料特性・基本的な違い
- メタル修復とは何ですか?
- 金銀パラジウム合金などの金属を用いた修復物です。
- セラミック修復との最大の違いは何ですか?
- 審美性・生体親和性・経年変化の点です。
- メタルは丈夫なのに問題なのですか?
- 強度以外の点で問題が生じやすいです。
- 金属は口の中で劣化しますか?
- はい。唾液中で腐食・溶出が起こります。
- セラミックは腐食しますか?
- ほとんどしません。
- メタル修復はなぜ長年使われてきたのですか?
- 加工しやすく保険適用だったためです。
- 材料の安定性はどちらが高いですか?
- セラミックです。
- 金属の種類で問題点は変わりますか?
- 合金構成により異なりますが問題は共通します。
- メタル修復は精度が低いのですか?
- 経年的に適合が悪化しやすいです。
- セラミックは割れやすいですか?
- 適切な設計では高い耐久性があります。
- メタルは変形しますか?
- 咬合力で微小変形が起こります。
- その変形は問題になりますか?
- 適合不良や二次う蝕につながります。
- セラミックは変形しますか?
- ほぼしません。
- 材料の劣化スピードは?
- メタルの方が早いです。
- 長期的に安定するのはどちらですか?
- セラミックです。
Ⅱ.二次う蝕・適合性の問題
- メタル修復はむし歯が再発しやすいですか?
- 二次う蝕のリスクが高いです。
- なぜ二次う蝕が起こりやすいのですか?
- 金属の変形・腐食で隙間が生じるためです。
- セラミックは二次う蝕が起きにくいですか?
- 適合が安定しているため起きにくいです。
- マージン適合に差はありますか?
- セラミックの方が長期安定します。
- メタルはセメントが溶けやすいですか?
- はい。影響を受けやすいです。
- セラミックは接着ですか?
- 接着修復が基本です。
- 接着と合着の違いは何ですか?
- 接着は歯と一体化します。
- メタル修復は外れやすいですか?
- 経年で外れるリスクがあります。
- 再治療率に差はありますか?
- メタルの方が高い傾向です。
- 小さな隙間でも問題になりますか?
- 細菌侵入の原因になります。
- マイクロリーケージはどちらが多いですか?
- メタル修復です。
- 精度は技工士の腕次第ですか?
- 材料特性の影響も大きいです。
- セラミックはデジタル化に向いていますか?
- 非常に相性が良いです。
- メタルはデジタルに不向きですか?
- 精度管理が難しいです。
- 長期保存に有利なのは?
- セラミックです。
Ⅲ.歯肉・歯周組織への影響
- メタル修復は歯肉に影響しますか?
- 炎症を起こしやすいです。
- なぜ炎症が起きやすいのですか?
- 金属イオンの溶出が原因です。
- メタルマージンは歯肉縁下に影響しますか?
- 炎症・出血の原因になります。
- セラミックは歯肉に優しいですか?
- 生体親和性が高いです。
- ブラックマージンとは何ですか?
- 歯肉が黒ずむ現象です。
- ブラックマージンはなぜ起こりますか?
- 金属イオン沈着によります。
- セラミックでブラックマージンは起きますか?
- 起きません。
- 歯周病患者にはどちらが不利ですか?
- メタル修復です。
- プラークは付きやすいですか?
- メタル表面は付きやすいです。
- 表面粗さに差はありますか?
- セラミックの方が滑沢です。
- 歯肉退縮後の見た目は?
- メタルは目立ちます。
- 清掃性に差はありますか?
- セラミックの方が良好です。
- 長期的歯周安定性は?
- セラミックが有利です。
- 炎症の再発率は?
- メタルの方が高いです。
- 歯周基本治療後に適さないのは?
- メタル修復です。
Ⅳ.審美性・心理的影響
- メタル修復は見た目に影響しますか?
- 大きく影響します。
- 笑った時に見える問題は?
- 金属色が露出します。
- 経年で色は変わりますか?
- くすみ・黒ずみが起こります。
- セラミックは変色しますか?
- ほぼしません。
- 歯の透明感は再現できますか?
- メタルでは困難です。
- メタルボンドでも問題はありますか?
- 内部金属の影響が残ります。
- 歯肉の色への影響は?
- メタルは暗く見せます。
- 写真写りに影響しますか?
- 金属反射が出ます。
- 若年層には不利ですか?
- 審美的満足度が低下します。
- 心理的コンプレックスになりますか?
- なり得ます。
- セラミックは自然感がありますか?
- 非常に高いです。
- 前歯では差が大きいですか?
- 非常に大きいです。
- マスクを外す機会が増えた影響は?
- 審美要求が高まっています。
- 患者さん満足度に差はありますか?
- セラミックが高いです。
- 見た目以外の問題も説明すべきですか?
- はい、重要です。
Ⅴ.全身・安全性・将来リスク
- 金属アレルギーのリスクはありますか?
- あります。
- アレルギーは後から起こりますか?
- 起こることがあります。
- 皮膚症状と関係しますか?
- 掌蹠膿疱症などとの関連が報告されています。
- セラミックは安全ですか?
- 金属を含まないセラミック修復は安全性が高いです。
- ガルバニー電流とは何ですか?
- 金属間で電流が生じる現象です。
- 味覚異常の原因になりますか?
- なり得ます。
- MRIへの影響はありますか?
- 金属は影響する場合があります。
- 将来の再治療時に問題は?
- メタル除去で歯を削る量が増えます。
- 歯の寿命に差は出ますか?
- 長期的に差が出ます。
- インプラントとの相性は?
- セラミックが有利です。
- 咬合への影響は?
- メタルは硬さの差が問題になります。セラミックのジルコニアは硬いので、研磨が十分でないと相手の歯を削ります。
- 対合歯への影響は?
- 摩耗を起こすことがあります。
- 修理は可能ですか?
- メタルは困難です。
- セラミックは修理できますか?
- 状況により可能です。
- 長期コストはどちらが低いですか?
- 再治療を含めるとセラミックです。
- 将来交換前提になりますか?
- メタルはなりやすいです。
- 若い人ほど問題になりますか?
- 長期使用で差が拡大します。
- 歯を守る観点では?
- セラミックが有利です。
- 一言で伝えると?
- 「メタルは、今は安く入れられるが、将来のリスクを抱える修復です」
Ⅰ.材料の本質的特徴と位置づけ
- ハイブリッドレジンとは何ですか?
- セラミックフィラーを含む樹脂系修復材料です。
- セラミックと同じ材料ですか?
- いいえ。主成分はレジン(樹脂)です。
- なぜ「セラミック」と誤解されやすいのですか?
- 見た目が白く、名称にセラミックが含まれるためです。
- 材料の安定性は高いですか?
- セラミックより低いです。
- 経年変化は起こりますか?
- 起こります(変色・摩耗・劣化)。
- セラミックは経年劣化しますか?
- ほとんどしません。
- ハイブリッドレジンは水分を吸いますか?
- はい、吸水性があります。
- 吸水すると何が起こりますか?
- 膨張・変色・接着劣化です。
- 硬さは歯に近いですか?
- 近いですが、それが必ずしも利点とは限りません。
- 材料強度は十分ですか?
- 中等度で、負荷の大きい部位では不足します。
- 大臼歯クラウンに向いていますか?
- 長期使用では不向きです。
- セラミックは割れやすいですか?
- 設計が適切なら高い耐久性があります。
- ハイブリッドレジンは欠けますか?
- はい、チッピングが起こりやすいです。
- 長期安定性はどちらが高いですか?
- セラミックです。
- 材料寿命に差はありますか?
- 明確な差があります。
Ⅱ.摩耗・変形・咬合安定性の問題
- ハイブリッドレジンは摩耗しますか?
- はい、徐々にすり減ります。
- 摩耗すると何が起こりますか?
- 咬合低下・段差・食片圧入です。
- セラミックは摩耗しますか?
- ほとんど摩耗しません。
- 咬合力が強い人には向いていますか?
- 向いていません。
- 歯ぎしり・食いしばりがある場合は?
- トラブルが起こりやすいです。
- 対合歯への影響は?
- 自身が摩耗しやすいです。
- 摩耗=歯に優しい、ですか?
- 必ずしもそうではありません。
- 咬合調整で対応できますか?
- 根本的な解決にはなりません。
- チッピングはなぜ起こりますか?
- 樹脂基材の強度限界です。
- 前歯切縁での使用は?
- 欠けやすく注意が必要です。
- 咬合高径への影響は?
- 長期で低下する可能性があります。
- 咬合の再構成症例に使えますか?
- 不向きです。
- セラミックの咬合安定性は?
- 非常に高いです。
- 長期的咬合維持に有利なのは?
- セラミックです。
- 咬合トラブルの発生率は?
- ハイブリッドレジンの方が高いです。
Ⅲ.接着・適合・二次う蝕の問題
- 接着力は十分ですか?
- 初期は良好ですが、経年で低下します。
- 接着劣化の原因は?
- 吸水・レジン分解です。
- マージン適合は安定しますか?
- 経年で悪化しやすいです。
- セラミックはマージンが安定しますか?
- 非常に安定します。
- マイクロリーケージは起こりますか?
- 起こりやすいです。
- 二次う蝕のリスクは?
- セラミックより高いです。
- セメント溶解の影響は?
- 影響を受けやすいです。
- 精密な適合は可能ですか?
- 限界があります。
- デジタル(CAD/CAM)との相性は?
- 加工は可能ですが精度は材料依存です。
- 再治療率は高いですか?
- セラミックより高いです。
- 唾液汚染の影響は?
- 接着強度が低下します。
- 深い形成では問題が増えますか?
- 増えます。
- 接着修復の信頼性は?
- セラミックが優れます。
- 再接着は容易ですか?
- 長期では困難です。
- 精密補綴に向いていますか?
- 向いていません。
Ⅳ.審美性・表面性状・清掃性
- 見た目はセラミックと同じですか?
- 初期は似ていますが差が出ます。
- 変色は起こりますか?
- はい、起こります。
- 着色の原因は?
- レジン基材の吸水性です。
- 研磨すれば改善しますか?
- 一時的です。
- 表面の滑沢性は?
- セラミックより劣ります。
- プラークは付着しやすいですか?
- はい。
- 歯肉炎との関連は?
- 炎症が起こりやすいです。
- ブラックマージンは起こりますか?
- 金属ほどではありませんが、境界が目立ちます。
- 歯肉退縮後の見た目は?
- 色調差が強調されます。
- 長期の審美安定性は?
- セラミックが優れます。
- 写真撮影時の違いは?
- 透明感に差が出ます。
- 前歯修復に向いていますか?
- 長期審美には不向きです。
- 患者さん満足度は?
- 長期では低下しやすいです。
- 清掃性は良好ですか?
- セラミックより劣ります。
- メインテナンス頻度は?
- 多く必要です。
Ⅴ.安全性・長期予後・コスト
- ハイブリッドレジンは安全ですか?
- 一般に安全ですが課題があります。
- モノマー溶出はありますか?
- 微量ながら報告があります。
- 生体親和性は?
- セラミックの方が高いです。
- アレルギーの可能性は?
- 非常にまれですがあります。
- 長期耐久性は?
- 中期的と考えるべきです。
- 再治療の頻度は?
- セラミックより高いです。
- 再治療時の歯質削除量は?
- 増えます。
- 歯の寿命への影響は?
- 長期的に差が出ます。
- 若年者ほど不利ですか?
- はい。
- インプラントとの調和は?
- セラミックが優れます。
- 長期コストは安いですか?
- 再治療を含めると高くなります。
- 「自費だけど安い」はメリットですか?
- 短期的メリットに過ぎません。
- 将来交換前提になりますか?
- なりやすいです。
- セラミックは交換頻度が低いですか?
- はい。
- 適応を守れば問題ありませんか?
- はい、小〜中規模欠損なら可です。
- 適応を超えると?
- トラブルが増えます。
- 精密修復を求めるなら?
- セラミックです。
- 歯を長期保存するなら?
- セラミックです。
- ハイブリッドレジンの最大の弱点は?
- 経年劣化です。
- セラミックの最大の強みは?
- 長期安定性です。
- 保険と自費の中間的存在ですか?
- 自由診療の中に入りますが、金額的にも性能も中間と考えるべきです。
- 咬合再構成症例には?
- 不向きです。
- 歯周病患者では?
- 炎症リスクが高まります。
- メインテナンスが重要ですか?
- 非常に重要です。
- 医院側の説明責任は?
- 明確に必要です。
- 患者の誤解が起こりやすい点は?
- 「セラミックと同じ」と思われる点です。
- 説明時に強調すべき点は?
- 耐久性の違いです。
- 短期的選択としては?
- 条件付きで可です。
- 長期的選択としては?
- セラミックが適しています。
- 一言で患者さんに伝えると?
- 「ハイブリッドレジンは今を整える材料、セラミックは“将来まで守る材料です」
【ジルコニアについて】
基礎編
- モノリシックジルコニアとは何ですか?
- モノリシックジルコニアとは、全体がジルコニアだけで作られた補綴物(クラウン・ブリッジ)のことです。 表面に陶材(ポーセレン)を焼き付けない「ワンピース構造」のため、欠けにくく非常に高い強度を持ちます。
- 「モノリシック」という言葉の意味は?
- 「モノリシック(monolithic)」は一塊・単一構造という意味です。 内部も外側も同じジルコニアでできていることを指します。
- 従来のジルコニアとの違いは?
-
従来型は
内部:ジルコニア
表面:陶材(ポーセレン)
という二層構造でした。
陶材が欠けやすい(チッピング)という弱点がありました。 モノリシックジルコニアは
欠けの原因そのものをなくした設計です。
材料の進化・変遷
- 昔のジルコニアはなぜ不自然だったのですか?
-
初期のジルコニア(3Y-TZP)は
強度は非常に高い
しかし光を通しにくく不透明
そのため
「白すぎる」「のっぺりしている」 と感じられていました。
- 審美性はどのように進化しましたか?
-
2020年代以降、以下の進化が起こりました。
イットリア含有量増加(4Y・5Y)
立方相(cubic)の増加 → 透明感UP
多層(マルチレイヤー)設計
色・透過性のグラデーション化
これにより
前歯にも使えるレベルの自然感が実現しました。
- 多層ジルコニア(マルチレイヤー)とは?
- ブロック内部で 歯頸部側:強度重視 切端側:透明感重視 と層ごとに性質を変えたジルコニアです。 天然歯のような色調変化を再現できます。
強度・耐久性
- モノリシックジルコニアはどれくらい強いですか?
-
一般的なセラミックと比べて
圧倒的に割れにくい材料です。 強度の目安(概念) 3Y-TZP > 4Y-PSZ > 5Y-PSZ
- 強度と透明感は両立できますか?
-
完全な両立はできません。
「透けるほど、強度は下がる」 というトレードオフがあります。 そのため 奥歯:強度重視(3Y) 前歯:審美重視(4Y・5Y) と使い分けが重要です。
- 臨床成績(長持ちする?)はどうですか?
-
5年生存率:90~96%前後
欠けによるトラブルは非常に少ない
10年以上の使用実績も蓄積され、
「長持ちする補綴物」として評価が安定しています。
製作・デジタル技術
- モノリシックジルコニアはどうやって作られますか?
-
口腔内スキャン or 型取り
CAD/CAM設計
ミリング(削り出し)
焼結(シンタリング)
人為的誤差が少なく、高精度です。
- スピードシンタリングは安全ですか?
-
材料によります。
最近の研究では
メーカー推奨条件を守れば問題ないとされています。
自己流の高温短時間焼成はリスクになります。
- 表面はグレーズと研磨、どちらが良いですか?
-
高研磨(ポリッシング):長期安定性◎
グレーズ:一時的な艶出し
対合歯摩耗や長期性を考えると 研磨仕上げが推奨されるケースが多いです。
審美・適応
- 前歯にも使えますか?
-
はい。
高透過・多層ジルコニアの登場により
前歯単冠でも使用可能になっています。 ただし 芸能人レベルの透明感 を求める場合は
ガラス系セラミックが向くこともあります。
- 奥歯には向いていますか?
-
非常に向いています。
強い咬合力
歯ぎしり
ブリッジ
モノリシックジルコニアの真価が発揮されます。
デメリット・注意点
- デメリットはありますか?
- あります。 硬すぎて対合歯を摩耗させる可能性 欠けた場合、修理が困難 審美性は陶材焼付に劣る場合あり
- 対合歯を削るリスクは本当ですか?
- 可能性はあります。 ただし 適切な研磨 咬合調整 材料選択 によりリスクは大幅に低減できます。
- 低温劣化(LTD)は問題ですか?
-
理論的には存在しますが、
現代の材料設計では大きく改善されています。
正規材料・正規工程であれば 臨床上の問題は限定的です。
費用・選択
- 保険は使えますか?
- いいえ。自費診療です。
- 費用の目安は?
-
1本あたり
5万~20万円前後 (材料・地域・医院により差あり)
- どんな人におすすめですか?
- とにかく割れにくさ重視 奥歯・歯ぎしりが強い 金属アレルギーが心配 長持ちする治療を希望
- 結局、モノリシックジルコニアとは?
- モノリシックジルコニアは
「強度×デジタル精度」に優れた次世代補綴材料です
近年は
高透過・多層化により審美性が大幅向上 ただし
透過性と強度のトレードオフを理解した材料選択が必須 適切な設計・接着・研磨が
長期成功の鍵となります
【基礎編】
- なぜジルコニアは研磨が重要なのですか?
- 表面粗造は対合歯の摩耗、プラーク付着、歯周炎、補綴物破折の原因になるためです。
- ジルコニアはグレーズだけでは不十分ですか?
- はい。グレーズは口腔内で摩耗・脱落しやすく、最終的には未研磨面が露出します。
- 研磨済みジルコニアとグレーズ面ではどちらが滑沢ですか?
- 適切に研磨されたジルコニアの方が滑沢であることが報告されています。
- ジルコニア研磨の目的は何ですか?
- 表面粗さの低減、対合歯摩耗の抑制、プラーク付着抑制、破折リスクの低減
- すべてのジルコニアに研磨は必要ですか?
- はい。調整の有無にかかわらず最終研磨が推奨されます。
【材料特性と研磨】
- ジルコニアはなぜ硬いのですか?
- 酸化ジルコニウムの結晶構造と相変態強化機構によるものです。
- 硬いから研磨しにくいのですか?
- はい。専用研磨材が必要です。
- 金属用やセラミック用研磨材は使えますか?
- 原則不可です。ジルコニア専用研磨材を使用します。
- 研磨でジルコニアは弱くなりませんか?
- 過度な削合や発熱がなければ問題ありません。
- 発熱は問題になりますか?
- はい。相変態やマイクロクラックの原因になります。
【臨床操作編】
- 口腔内研磨は必要ですか?
- 口腔内での咬合調整後は必須です。
- 咬合調整後に研磨しないとどうなりますか?
- 対合歯摩耗、プラーク付着、咬合性外傷のリスクが増加します。
- 研磨は何ステップ必要ですか?
- 一般的に粗研磨 → 中研磨 → 仕上げ研磨の3ステップです。 最近、2ステップで仕上げる製品も登場しています。
- ワンステップ研磨は有効ですか?
- 限界があります。多段階研磨の方が滑沢性は高いです。
- 研磨時の回転数の目安は?
- 中〜低速(約5,000〜10,000rpm)が推奨されます。
- 注水は必要ですか?
- 口腔内研磨では軽い注水が推奨されます。
- 研磨圧はどの程度が良いですか?
- 軽圧が基本です。押し付けないことが重要です。
- 研磨バーはどの方向に動かしますか?
- 一方向よりも均一な面接触を意識します。
- 咬合面と側面で研磨方法は違いますか?
- 基本は同じですが、咬合面は溝部の過研磨に注意します。
- マージン部の研磨は重要ですか?
- 非常に重要です。歯肉炎・プラーク停滞に直結します。
【対合歯・歯周組織への影響】
- 未研磨ジルコニアは対合歯を削りますか?
- はい。天然歯のエナメル質摩耗が増加します。ポーセレンも金属も同様に磨耗します。
- 研磨済みジルコニアは安全ですか?
- 適切に研磨されていれば、対合歯摩耗は少ないです。
- プラーク付着性はどうなりますか?
- 表面粗さが大きいほど付着しやすくなります。
- 歯周病患者では特に研磨が重要ですか?
- はい。歯肉炎・歯周炎悪化防止のため必須です。
- インプラント上部構造でも同様ですか?
- はい。特に清掃性確保のため重要です。
【トラブル・よくある誤解】
- グレーズが残っていれば安心ですか?
- いいえ。数ヶ月で摩耗することが多いです。
- ツヤがあれば研磨できていますか?
- 見た目だけでは判断できません。
- 研磨不足は何で分かりますか?
- 指で触ると引っかかる、対合歯が早く摩耗、プラークが付きやすい
- 研磨しすぎると形態は変わりますか?
- はい。解剖学的形態の消失に注意が必要です。
- 再研磨は可能ですか?
- 可能です。必要に応じて行います。
【歯科技工・連携編】
- 技工所研磨と口腔内研磨はどちらが重要ですか?
- 両方重要ですが、最終的には口腔内研磨が不可欠です。
- 技工研磨済みでも調整後は再研磨が必要ですか?
- はい。必須です。
- 技工指示書に研磨指定は必要ですか?
- 望ましいです。研磨レベルの共有が重要です。
- 高透過性ジルコニアでも同じですか?
- 基本は同じですが、チッピングに注意します。
- モノリシックジルコニアは研磨が特に重要ですか?
- はい。表面がそのまま機能面になります。
【患者さんへの説明】
- なぜ時間をかけて磨くのですか?
- 「表面をツルツルにして、歯や歯ぐきを守るため」です。
- 研磨しないとどうなりますか?
- 「噛み合う歯が削れたり、汚れが付きやすくなります」。
- 痛みはありますか?
- ほとんどありません。
- 一度研磨すれば終わりですか?
- 咬合調整があれば再研磨が必要です。
- ナイトガードと関係ありますか?
- 歯ぎしりがある方では特に重要です。
【総括的Q&A】
- ジルコニア研磨の本質は何ですか?
- 「硬い材料を、いかにやさしく口腔に適合させるか」です。
- 研磨は補綴の一部ですか?
- はい。仕上げではなく治療工程の一部です。
- 研磨不足は誰の責任ですか?
- 個人ではなくチーム医療の課題です。
- 歯周治療と研磨は関係しますか?
- 密接に関係します。
- 良好な予後に研磨は不可欠ですか?
- はい。長期安定の鍵です。
●シロンのラミネートベニアとは
Before
After
渋谷区恵比寿の歯科医院「SHIRON DENTAL OFFICE(シロンデンタルオフィス)」では、補綴専門医による精密な審美治療を行っております。 上記の症例のように1本だけでもラミネートべニア修復は可能です。
症例概要・補綴専門医の分析 ■ 患者さんのお悩み
「前歯のすき間が気になる」
「左右で色が違う」
「セラミックの境目が気になる」
このようなお悩みで来院されました■ 結論
歯を削らずにラミネートベニアと
セラミッククラウンを組み合わせて
改善しました■ なぜこの状態になったのか
原因は
歯の位置のズレ
色調の不一致
セラミックの適合不良
でした見た目だけでなく「設計」に
問題がありました■ 治療のポイント
今回のポイントは「削らずに整える」こと
通常であれば削るケースですが
・歯の位置関係
・形態
・ボリューム
を利用することで無形成でのラミネートベニアが
可能と判断しましたさらに
色調を合わせるために
ラミネートベニアを基準に
セラミッククラウンを調整「順番」を設計しています
■ 補綴専門医の視点
本症例の難しさは「3種類の素材を一致させること」
天然歯
ラミネートベニア
セラミッククラウン
通常は非常に難易度が高いケースですそのため
・材料選択
・色調設計
・セメントカラー
をトータルで細かく調整していますここが仕上がりを左右します
■ 治療の流れ
1)仮歯で形態調整
2)バランス確認
3)色調調整
4)セメント選択
5)最終装着■ 結果
自然な見た目と左右の調和を実現
■ この症例で大切なことセラミックは「入れるだけ」では成功しません
設計が全てです治療期間・回数 期間:46日 回数:4回 費用
(自由診療となります)308,000円(税込) リスク・副作用 破折
脱離
知覚過敏
歯肉退縮ラミネートべニア修復とは、
歯の表側を中心にコンマ何ミリという非常に薄いセラミック(場合によりハイブリッドレジン)の板(シェル)を強力な接着剤を用いて貼りつけ、見た目を改善する治療法です。
🌿 どのような場合にしますか?
・歯の色が暗く気になって口が開けられない
・口を開けて写真が取れない
・歯の表面の詰め物の色が変わって何回も治療している
・歯と歯のすき間が気になる
・歯の形を周りの歯と調和させたい
・矯正や全部被せないで歯並びを少しきれいに整えたい
こんなお悩みに向いています
🦷 その特徴は?
・歯をほとんど削らないか全く削らない
・自然なきれいな白さと美しい透明感が得られる
・歯ぐきにやさしく生体親和性が他の材料に比べ高い
・着色に強く何年たっても色がほとんど変わらない
・耐摩耗性が高く表面が減っていくことが極めて少ない
・金属を使わないのでアレルギーの心配がない
⏳ どのくらいもつのでしょうか?
10~20年以上もつことが期待される治療法です。
しっかりとケアすれば長期間美しい状態を保てます。
術後、歯や歯周組織の問題として、虫歯になったり
歯ぐきが下がってくるリスクがあります。
💡 まとめ
セラミック系ラミネートベニアは、
「歯をあまり削らずもしくは全く削らずに、自然で美しい口元に整える方法」
です。
恵比寿でラミネートベニア治療をお考えの方へ
当院では補綴専門医が、現在の接着技術と咬合設計を重視した審美治療を行っています。
ラミネートベニアは、日本に導入された初期から大学で研究と臨床に関わってきた分野でもあります。
その経験をもとに、ジルコニアやポーセレン、接着性レジンセメントなど現在の材料と技術を駆使した治療を行っています。
ラミネートベニアにご興味がございましたら、恵比寿にあるSHIRON DENTAL OFFICE までお気軽にご相談ください。ラミネートベニアは、歯の見える範囲を中心に
表面に薄いポーセレンやジルコニアのセラミックや
ハイブリッドレジン製のシェル(薄片)を接着性レジンセメントで
貼り付ける審美修復治療です。
歯をあまり削らずもしくは全く削らずに、
色調・形態・すき間・軽度の歯並びまで改善できる、
低侵襲で高い審美性と機能性を実現できる
現代の優れた審美修復法の1つです。
■ どのような歯に適応できますか?
主に上下12本の前歯に適応されます。
場合によっては、前から4・5番目の小臼歯でも使用可能です。
■ 改善できるお悩みは?
・歯の変色(テトラサイクリン歯など強度の変色含む)
・歯の形態異常(矮小歯など)
・すき間(空隙歯列)
・CR修復済みの変色
・表面の範囲の広い軽度の虫歯
・軽度の歯並び改善
・欠けたり減ったりした場合
■ ホワイトニングとの違いは?
・ホワイトニングは「色」の改善が中心ですが、
・色調のコントロールは基本的にはできません。
・ラミネートベニアは色調・形態・すき間を同時に改善でき、
・色調コントロールもホワイトニングより優れています。
■ 被せ物(クラウン)との違いは?
・歯をたくさん削らない。
・エナメル質限局の修復法のため
・表層のエナメル質の切削は最小限に抑えられる。
・部分被覆冠に分類される。
・歯への侵襲を最小限に抑えながら
高い審美性と安定性を実現します。
■ ダイレクトボンディングとの違い
・ダイレクトボンディングは直接コンポジットレジンを詰める「直接法」。
・ラミネートベニアはラボで製作した薄層のセラミックシェル
もしくはハイブリッドレジンシェルを装着する「間接法」。
・ダイレクトボンディングに使用する材料は、
口腔内で変形等の生じる不安定なコンポジットレジン。
・ラミネートべニアは口腔内でも汚染されにくく
変形しにくい長期安定した材料特性を持つ。
■ 厚みは?
約0.1~1.0mm程度の非常に薄い構造です。
切削量や厚みの設定によっては、
唇面が過豊隆になる可能性があります。
■ 外れやすいですか?
エナメル質への接着は非常に強固です。
適切な設計と接着操作を前提に、極めて外れにくい治療法です。
■ 治療中痛みはありますか?
削除量がエナメル質限局のため、痛みはほとんどありません。
多くの場合で麻酔は必要ありません。
痛む場合は、削り過ぎの可能性があるので要注意です。
■ 神経のある歯にも適応可能でしょうか?
基本的には神経のある歯が対象となります。
生活歯(神経のある歯)以外でも
ご自分の歯の残り具合によっては適応可能です。
■ 適応可能なケースは?
・軽度~重度の歯の内部変色(テトラサイクリン歯等含む)
・空隙歯列
・軽度の歯列不正
・軽度(エナメル質限局)で広範囲な虫歯
・歯周病のコントロールが十分行われている場合
■ 注意が必要もしくは不適応なケースは?
・重度の歯列不正(矯正が必要)
・エナメル質の残存が少ない歯
・ブラキシズム等の悪習癖
・カリエスリスクが高い場合
・成長期(18歳未満)の方
■ 神経のない歯
根管治療が十分なされている場合及び
残存健康歯質の残存量により適応が決まります。
■ 妊娠中
基本的に可能ですが、安定期が望まれ、
時期により慎重な判断が必要です。
■ 主な使用材料
・ガラスセラミック(e.max などポーセレン)
・ジルコニアセラミック
・ハイブリッドレジン
近年はジルコニアの発展により適応範囲が広がっています。
■ 色調
現在は豊富なシェードから選択可能で、天然歯に限りなく近い
透明感が得られます。
接着剤の色調を巧みに利用して色調を完成させます。
■ 光沢
セラミックの場合、光沢は半永久的に維持されます。
■ 接着方法
接着性レジンセメントを使用します。
裏面にはサンドブラスト処理および
セラミックプライマーの使用が必須となります。
ラバーダム防湿が必要となります。
乾燥状態で最大の接着力を発揮します。
接着操作は他の修復物と比べ非常にナーバスで時間がかかります。
■ 金属は使用しますか?
・一切使用しません。
・金属アレルギーの方でも大丈夫です。
【治療の流れ】
1 カウンセリング
ご本人の色調や形態不良に対するコンプレックスの度合いを
十分に聞き取りする。
色調・形態・本数・仕上がりのイメージを患者さんと共有して決定。
2 診査・診断
写真撮影、ワックスアップによる診断・設計
3 歯の形成(必要に応じて)
エナメル質限局の必要最小限のエナメル質削除
4 型取り
・シリコーン印象材
・口腔内スキャナー
5 技工所製作(約5日~2週間)
6 試適・装着
1 仮歯除去
2 清掃
3 試適
4 色調確認
5 接着
6 咬合調整
7 セメントラインの形態修正・研磨
8 患者さんに見て頂き最終チェック
■ 治療回数
通常1~3回
■ 所要時間
1回あたり60~90分(本数により差があり)
■ 装着後の注意
接着後60分程度飲食を控えることが推奨されます。
■ 寿命は?
平均10~20年以上
適切な管理で20年以上維持する場合も多いです。
■ 割れる原因は?
・強い咬合力
・外傷
・歯ぎしり
・2次う蝕
■ 色の変化
セラミック自体は変色いたしません。
■ むし歯リスク
ベニア周囲の天然歯は、むし歯になるリスクがあります。
■ 修理
小さな欠けは、コンポジットレジン修復で
対応可能な場合あります。欠けた原因の分析は必要です。
大きな破折は原因を分析し設計再検討後、再製作もしくは
修復物の種類の変更が必要です。
■メンテナンス
通常のブラッシングで問題ありません
フロス・歯間ブラシの使用を推奨します
3~6か月ごとの口腔内チェック及び定期クリーニングを推奨します
歯ぎしりが強い場合はナイトガードを推奨します
硬い物の過度な摂取は避けるようにします
セラミックはホワイトニングでは白くなりません
■費用
・1歯あたり:約5万円~20万円程度(各医院で価格差あり)
・自由診療(保険適用外)・医院により保証制度あり(1~5年など)
・デンタルローン対応の場合あり
・1本から治療可能
前歯6本同時修復が自然な仕上がりになりやすい
■特殊ケース・その他
永久的ではないが長期安定
完全に元の歯へ戻すことは不可
海外(アメリカ・ヨーロッパ・韓国)で広く普及
スポーツ時はマウスガードを推奨します
■総合的なメリット
☞歯をあまり削らないのでMIの方針と合致する
☞ 高い審美性と透明感が得られる
☞色調・形態・すき間を同時に改善できる
☞ 金属を不使用でアレルギーの心配がなく生体親和性が高い
ラミネートベニアは、機能性と審美性を両立させた高度な補綴治療です。
医院情報
SHIRON DENTAL OFFICE(シロンデンタルオフィス)
〒150-0022 東京都渋谷区恵比寿南2-9-4 安島ビルⅡ 2F
TEL:03-6303-2700
補綴専門医による精密審美治療を提供しております。
初診相談WEB予約も可能です。ラミネートべニア修復とは、
歯の表側を中心にコンマ何ミリという非常に薄いセラミック(場合によりハイブリッドレジン)の板(シェル)を強力な接着剤を用いて貼りつけ、見た目を改善する治療法です。
どのような場合にしますか?
・歯の色が暗く気になって口が開けられない
・口を開けて写真が取れない
・歯の表面の詰め物の色が変わって何回も治療している
・歯と歯のすき間が気になる
・歯の形を周りの歯と調和させたい
・矯正や全部被せないで歯並びを少しきれいに整えたい
こんなお悩みに向いています
その特徴は?
・歯をほとんど削らないか全く削らない
・自然なきれいな白さと美しい透明感が得られる
・歯ぐきにやさしく生体親和性が他の材料に比べ高い
・着色に強く何年たっても色がほとんど変わらない
・耐摩耗性が高く表面が減っていくことが極めて少ない
・金属を使わないのでアレルギーの心配がない
どのくらいもつのでしょうか?
10~20年以上もつことが期待される治療法です。
しっかりとケアすれば長期間美しい状態を保てます。
術後、歯や歯周組織の問題として、虫歯になったり
歯ぐきが下がってくるリスクがあります。
まとめ
セラミック系ラミネートベニアは、
「歯をあまり削らずもしくは全く削らずに、自然で美しい口元に整える方法」
です。
恵比寿でラミネートベニア治療をお考えの方へ
当院では補綴専門医が、現在の接着技術と咬合設計を重視した審美治療を行っています。
ラミネートベニアは、日本に導入された初期から大学で研究と臨床に関わってきた分野でもあります。
その経験をもとに、ジルコニアやポーセレン、接着性レジンセメントなど現在の材料と技術を駆使した治療を行っています。
ラミネートベニアにご興味がございましたら、恵比寿にあるSHIRON DENTAL OFFICE までお気軽にご相談ください。●歯周病治療・予防歯科
にも力を入れています■ 歯周病は「治して終わり」の
病気ではありません
👉再発を繰り返す病気です
― 再発させないための管理が重要です ―
歯周病は
👉 歯を失う最大の原因であり
👉 全身の健康にも関係する慢性疾患です
そして重要なのは
👉 一度治療しても
👉 管理しなければ再発するという点です
■ 当院の歯周病治療の考え方
当院では
👉「治療して終わり」ではなく
👉「再発させない管理」を重視しています
■ なぜ同じ治療でも差が出るのか
同じように治療しても
👉 改善するケース
👉 再発してしまうケースがあります
その違いは
👉「治療後の管理という見えない部分」
で決まります
具体的には
・日々のプラークコントロール
・生活習慣
・メインテナンスの継続
👉 これらが結果を大きく左右します
■ 当院の歯周病治療
当院では以下を組み合わせて行います
👉 歯周基本治療
👉 ペリオドンタル・デブライドメント
👉 超音波スケーラー
👉 レーザーを用いた低侵襲治療
👉 重要なのは
👉「どの機器を使うか」ではなく
👉「どう使うか」
で結果が大きく変わります
■ 本当に重要なのはその後です
どれだけ精密な治療を行っても
👉 プラークコントロール
👉 メインテナンス
が不十分であれば
👉 歯周病は再び進行します
■ 当院が大切にしていること
当院では
👉「治療」と「その後の管理 」
この両方を重視しています
👉 歯周病も
👉セラミック治療と同じように
👉 設計と管理で
👉結果が決まります
■ もっと詳しく知りたい方へ
気になる項目からご覧ください。
まずはこちら(基礎)【セルフケアについて】
【メインテナンス】
【さらに詳しく知りたい方へ】
■ ご相談について
歯ぐきの出血や違和感など
気になる症状がある方は
👉 早い段階での対応が
歯を守れるかどうかを左右します【恵比寿で歯周基本治療に力を入れている歯医者】
SHIRON DENTAL OFFICE -
超簡潔版【シロンのコラム】
●セラミック治療で後悔する人の共通点とは?
●根管治療は何回通う?「高いお金を払ったのに割れた」
「見た目が不自然」
「すぐやり直しになった」
セラミック治療の後悔相談は少なくありません。
しかし実は、
失敗の原因の多くは“素材”ではなく“設計力”です。
後悔する原因
・噛み合わせを厳密に診ていない
・装着後の噛み合わせのチェック調整をしていない
・安さ重視
・流れ作業治療
・適合精度不足
【成功のカギ】
☞咬合診断
☞ 精密形成(マイクロスコープ)
☞ 長期視点の設計
当院では
補綴専門医が「10年後基準」で設計します。
👉【無料カウンセリングはこちら】
●歯周病は自然に治る?根管治療は平均2〜4回。
ただし重要なのは回数ではなく「 精度 」です。
ラバーダム・マイクロスコープ・CT
これらが成功率を大きく左右します。
「何度も再治療を繰り返している方」こそ
専門的治療を受けてください。
👉【精密根管治療の相談はこちら】
●銀歯を白くしたい方へ結論:自然には治りません。
歯周病は
〇日本人の歯を失う原因1位
〇 自覚症状がほぼ無い
〇 全身疾患の多くに相互関係あり
早期のバイオフィルム除去が最重要です。
「痛くない今」が治療のベストタイミング
バイオフィルム:バイオフィルムとは、細菌が自分たちを守るために作り出す「ネバネバした膜」のことです。
歯の表面、歯と歯ぐきとの溝、舌、入れ歯、インプラントなどに付着して形成されます。
この膜の中では、細菌たちが「共同体」を作り、外からの刺激(唾液、抗菌薬、うがい薬など)から守られています。
つまり、一度できると簡単には落ちないのが特徴です。
👉【定期検診予約はこちら】
●詰め物・被せ物がすぐ取れる原因とは?比較
【見た目】
保険の金属 ×
セラミック ◎
【生体親和性】
保険の金属 ×
セラミック ◎
【経年劣化】
保険の金属 ×
セラミック ◎
【耐久性】
保険の金属 〇
セラミック ◎
【二次う蝕のリスク】
保険の金属 多い
セラミック 少ない
【歯肉が黒ずむリスク】
保険の金属 高い
セラミック ない
【清掃性】
保険の金属 悪い
セラミック 良い
【金属アレルギーのリスク】
保険の金属 高い
セラミック ない
【MRIへの影響】
保険の金属 影響する場合あり
セラミック ない
長期的に見るとセラミックの方が再治療する必要が少なく結果的に経済的。
「何度もやり直す歯科治療」から卒業しませんか?
👉【無料カウンセリングはこちら】
●できるだけ歯を削りたくない方へ原因の多くは
✔ 接着不良
✔ 噛み合わせ過重
✔ 精度不足
当院ではマイクロスコープ下でミクロン精度の治療を行っています。
“取れない治療”は作れます。
●口臭の本当の原因は?Minimal Intervention(最小限侵襲)
削らない
抜かない
壊さない
予防+早期管理が最良の治療です。
当院は“治療中心”ではなく“予防中心”の歯科医院です。
👉【無料カウンセリングはこちら】
●「入れ歯が痛い・噛めない…その理由と解決策」マウスウォッシュでは治りません。
原因は
☞ 舌苔
☞ むし歯・バイオフィルム
☞ 歯周ポケット
☞ 内科疾患
☞ ストレス
☞ 口腔内乾燥
専門的クリーニングで劇的改善するケースが多数。
「家族に言われた…」その時が受診サイン。
👉【無料カウンセリングはこちら】
●インプラントが怖い…不安な方へ
●恵比寿で歯医者をお探しの方へよくある不安
・手術が怖い
・痛そう
・失敗しない?
・何年持つ?
CT診断+適切な設計+メンテナンスで
10年以上安定使用が可能です。
正しい知識が不安を解消します。
👉【無料カウンセリングはこちら】
歯科医院選びで大切なのは
☞得意分野は何か
☞症例数
☞ 説明の丁寧さ
☞ 診断・治療に用いる最新精密機器の有無
☞ 再治療が少ない設計
☞ 長期管理体制
☞ 明瞭な料金体制
当院は「その場しのぎ」ではなく
“10年後の健康”を考える歯科医院です。
お気軽にご相談ください。
👉【WEB予約はこちら】●私たちが大切にしていること
― 補綴歯科の視点から考える治療 ―
同じ歯科治療を何度も繰り返していませんか?
●患者様へ
「治したのに、また悪くなる」
「詰め物が取れて、また削る」
「そのたびに歯が小さくなっていく」
実はこれ
あなたのケア不足だけが原因とは限りません
多くの場合
「その場しのぎの設計」 が原因です
当院は
悪い歯をただ治すのではなく
「どうすれば10年後も壊れないか」
ここから逆算して治療を組み立てます
・噛み合わせ
・力のバランス
・顎の動き
・周囲組織との調和
お口全体を一つのシステムとして診る
それが、補綴(ほてつ)専門医の治療です
・治療回数を減らし
・再発を防ぎ
・できるだけ歯を削らない
これが私たちのゴールです
あなたの歯を
「その場だけ治す歯科」ではなく
「一生守りきる歯科」でありたい
歯科治療は、人生に長く影響します。
だからこそ、
納得して選んでほしいと考えています。
web相談・電話相談どちらも対応しております。
まずはご相談からどうぞお気軽に。
決めるのは患者様です。
-
- リクルート
- 当院では、歯科助手および歯科衛生士さんを募集しております。
週1日でも、午前だけ午後だけでも対応しておりますので、お気軽にお問合せいただければ幸いです。
詳しくは求人案内をご覧ください
渋谷区恵比寿の歯科医院「シロンデンタルオフィス」
当院について
治療について
診療案内
渋谷区恵比寿の歯科医院「シロンデンタルオフィス」の症例
【前歯の色と形の左右差を改善】歯を削らずにラミネートべニアで治したセラミック症例

Before

After
| 治療期間・回数 | 期間:8日 回数:2回 *治療回数・期間は症例により異なります。 |
|---|---|
| 費用 (自由診療となります) |
154,000円(税込) |
| リスク・副作用 | 破折 脱離 知覚過敏 歯肉退縮 |
「適合不良」が引き起こした予後不良が予測される症例 不適合セラミッククラウンとメタルインレーを再設計してセラミックで再修復することで審美性と機能性を回復した症例
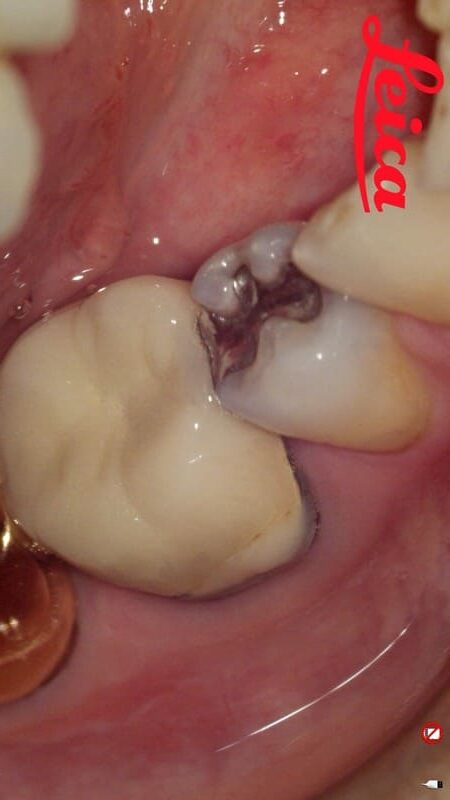
Before
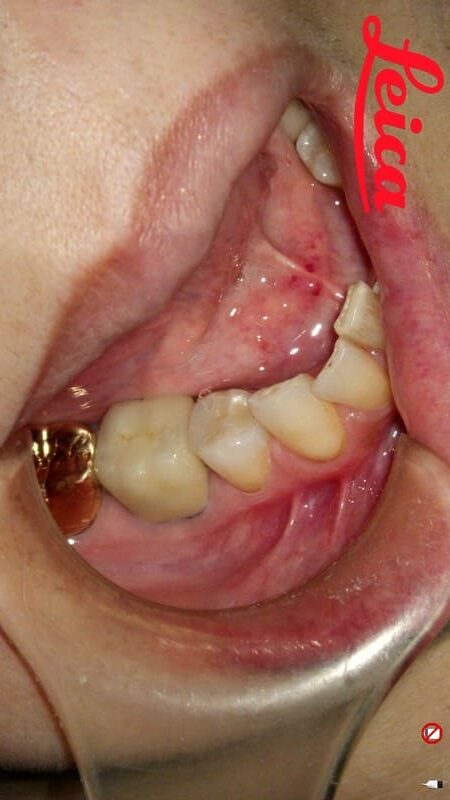
After
| 治療期間・回数 | 36日間・4回 |
|---|---|
| 費用 (自由診療となります) |
診査・診断・プロビジョナルレストレーション・術前術後の説明費用含む。 231000円 |
| リスク・副作用 |
治療を決める前に、まずはお気軽にご相談ください。
診療時間
| 時間 \ 曜日 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 午前 9:30〜13:00 土曜 9:00〜12:30 |
● | ● | / | ● | ● | ● | / |
| 午後 14:30〜19:00 土曜 14:00〜18:00 |
● | ● | / | ● | ● | ● | / |
休診日 水・日・祝日
【恵比寿の歯医者】補綴専門医による精密治療
SHIRON DENTAL OFFICE
コラム
2026年5月12日
🎻 演奏を続けるために、顎を守る歯科へ ― バイオリン・管楽器奏者のための顎口腔機能サポート ―
2026年5月12日
未来の顎を守り、未来の音を守る。毎日バイオリンを頑張るお子様の保護者の方へ
2026年5月12日
🦷奥歯がないと治療は必要か?短縮歯列(SDA)という考え方
2026年4月24日
「歯を治しても噛めない理由」から始まった臨床の再定義
2026年4月20日
歯を長く残すために本当に大切なお話
●口腔機能低下症に対するシロンの考え方
— 「噛める・飲み込める・話せる」を守る治療 —
年齢とともに、
お口の機能は少しずつ低下していきます。
・食べにくくなった
・むせやすくなった
・滑舌が悪くなった
これらは単なる老化ではなく、
「口腔機能低下症」という状態の可能性があります。
当院ではこれらを
👉 「お口の働きの問題」として捉え、その働きが
十分に発揮できるように考えて治療しています
(専門的には「口腔機能を設計する」という
考え方に基づいています)
【なぜ「舌」が重要なのか】
口の機能の中心にあるのは
“舌”です。
舌は
・食べ物をまとめる
・飲み込む
・発音する
といった動きすべてに関わっています。
つまり
👉 舌の機能が低下すると
👉 食事・会話・健康すべてに影響が出ます
見えない問題ほど、進行します
(自覚症状が少ないのが特徴です)
舌の機能低下は
気づきにくいまま進行し
気づいたときには…
・誤嚥(ごえん)
・栄養低下
・フレイル(全身の衰え)
につながることがあります。
【SHIRON DENTAL OFFICEの考え方】
当院では
「歯を治す」だけでなく
👉 “お口全体の機能を設計する”
ことを重視しています
そのために
・舌の動き(口腔機能)
・噛み合わせ(咬合)
に十分配慮した
・補綴設計(かぶせ物・入れ歯)を行い
必要に応じ機能トレーニングを
実施して対応いたします。
【補綴専門医だからできること】
👉 口腔機能は“形の設計”によって大きく変わります
👉 だからこそ、どのように治すかが重要になります
補綴でお口の働きを改善する場合、
👉 どのような形に設計するかで、食べやすさ
・飲み込みやすさは大きく変わります
例えば
・舌が動きやすい歯の形
・飲み込みやすい咬合の高さ
・食べ物を送り込みやすい口腔内の空間
これらはすべて
👉 補綴設計によってコントロールされます
当院では
👉 噛む力の分散
👉 飲み込みやすさ
👉 舌の動きを妨げない形態設計
まで踏み込んで設計します。
—他院との違い—
一般的な歯科治療は
👉 「歯を治す」ことが中心です
しかし当院では
👉 「その場だけでなく、その後も使い続けられるか」
を重視しています
そのため
単に治すのではなく
👉 10年後も使い続けられる口腔環境を目指します
こんな症状はありませんか?
・食べ物が口の中に残る
・飲み込むのに時間がかかる
・むせることが増えた
・滑舌が悪くなった
・舌が動かしにくい
👉 一つでも当てはまる方は
口腔機能低下のサインかもしれません。
👉 気になる症状がある方は、お早めにご相談ください
【まずはご相談ください】
検査だけ・相談だけでも可能です。
「まだ大丈夫」ではなく
👉 「今の状態を知ること」が将来を守る
第一歩です
最後に
👉 「歯を守ることは、人生を守ること」
その中で
👉 “舌の機能”は見落としてはいけない
大切な要素です
👉 まずは、今のお口の状態を知ることから
始めてみてください

●お腹の中からむし歯予防は始まっています
DOHaDと歯の関係
人生の歯は初めから設計されます
■ DOHaD
子どもの歯は「生まれる前」
から決まっています
― 将来むし歯になりにくい
環境をつくるために ―
実は
👉 むし歯になりやすいかどうかは
👉 生まれる前から影響を
受けることがあります
レ歯が弱い
レ虫歯になりやすい
レ歯並びが悪い
これらの一部は
👉 妊娠中や幼少期の環境
によって左右されることがあります
■DOHaD(ドーハッド)とは
DOHaDとは
👉「胎児期からの環境が
将来の健康に影響する」
という考え方です
(Developmental Origins of
Health and Disease)
この考え方は
👉 歯やお口の健康にも深く関係しています
■歯はいつから作られているのか
歯は生まれてからではなく
👉 妊娠中から作られています
・乳歯:妊娠6〜7週頃から形成開始
・永久歯:胎児期〜幼児期に準備開始
つまり
👉 妊娠中の環境が歯の質に影響します
■ 最初の1000日がカギになります
👉 受胎から生後2年まで
この期間は
👉「最初の1000日」と呼ばれ
将来の健康や歯の強さに
大きな影響を与えると
考えられています
■ 当院の考え方
(補綴専門医の視点)
当院では
👉「今ある歯を治すこと」だけでなく
👉「将来悪くならない設計」を重視しています
これは
👉 補綴専門医である院長が
35年以上にわたり
補綴治療に携わってきた
経験に基づく考え方です
〇10年後から逆算した治療
〇人生全体を見据えた予防
👉 DOHaDはその延長線上にあります
👉 歯の状態は
「生まれる前からの影響」と
「治療の設計」この両方で決まります
■「マイナス2歳」から始める予防歯科
当院では
👉 妊娠前からの口腔管理を重要と考えています
― マイナス2歳からの予防歯科 ―
〇妊娠前の栄養状態
〇妊娠中の口腔環境
〇出産後のケア
👉 これらすべてが
お子さまの将来の歯を守ります
出典: マイナス2歳からの予防歯科 by 予防歯科栄養療法協会®
(Preventive Dentistry Starting Two Years Before Birth™)
一般社団法人 予防歯科栄養療法協会
リンク先 URL:https://nutrition.topaz.ne.jp/
詳しくはこちら
■ このような方へ
・妊娠中
・妊娠を考えている方
・お子さまの歯を守りたい方
・できるだけ虫歯にさせたくない方
●将来の歯並びや健康が気になる方
■まずは知ることから
歯の問題は
👉 生まれてからでは遅い場合があります
👉 知らないままでは
将来のリスクを避けられないこともあります
だからこそ
👉 早い段階からの理解と対策が重要です
■ もっと詳しく知りたい方へ
歯の健康は、
生まれてからではなく
それ以前から影響を受けます。
気になる項目からご覧ください。
【基礎】
Q:DOHaDとは何ですか?
A:妊娠前、胎児期や乳幼児期の栄養・環境
・ストレスなどが、将来の健康や病気の
なりやすさを決めるという考え方です。
Q:なぜ歯科とDOHaDが関係するのですか?
歯や顎、唾液腺、口腔機能は胎児期から形成され、
早期環境の影響を強く受けるためです。
Q:歯はいつ作られ始めますか?
A:乳歯は胎生6~7週頃から、永久歯も
胎児期~乳幼児期に歯胚が形成されます。
Q:胎児期の栄養不足は歯に影響しますか?
A:はい。エナメル質形成不全や歯の萌出異常
の原因になります。
Q:DOHaDは「遺伝」とは違うのですか?
A:遺伝子そのものではなく、
遺伝子の働き方(エピジェネティクス)が
変化する点が特徴です。
【妊娠中・妊娠予定の方へ】
妊娠前後の女性におけるビタミンB群
(特にB₁・B₂・B₆・B₁₂・葉酸など)の不足が
全身的影響と
口腔内への影響にどう関与するかについて、
最新のエビデンスをもとに詳しく解説します。
1. ビタミンB群の基礎と妊娠における重要性
ビタミンB群は相互に働き、エネルギー代謝
・DNA合成・神経機能・造血
・ホモシステイン代謝 に関与します。
妊娠では胎児発育・母体の
代謝負荷が増すため、
これらの需要が高まります。
また、妊娠中は血液量が増え
水溶性ビタミンが
相対的に減少するため、
欠乏しやすい状態になります。
代表的なビタミンBの役割は以下:
B1(チアミン):糖質代謝、神経機能維持
B2(リボフラビン):脂質・糖質・エネルギー代謝
B6(ピリドキシン):アミノ酸代謝、神経伝達物質合成
B12(コバラミン)/葉酸(B9):DNA合成、
赤血球形成、神経管発達
各B群の欠乏は症状が異なりますが、
妊娠に関連するものも多く含まれています。
2. 妊娠前後のビタミンB群不足が
全身に及ぼす影響
○ 2-1. 妊娠結果・胎児発育への影響
● 低ビタミンB12
胎児の成長低下(低出生体重・発育遅延)
低母体B12レベルは低出生体重や
子宮内発育遅延(IUGR)リスクの増加
と関連し、複数の観察研究で
支持されています。
神経管欠損症(NTD)などの奇形リスク
B12と葉酸は一炭素代謝に関与し、
DNA合成を促進します。
この不足は神経管閉鎖障害のリスク増加と
関連します(エビデンスレベル高)。
流産・早産・妊娠合併症リスク
一部の研究では、低B12状態は流産、
妊娠高血圧や糖代謝異常などにも関連する
可能性が示唆されています。
● B6(ピリドキシン)
つわりの軽減作用
臨床ガイドラインでは、B6が
つわり症状の
緩和に有効であるとする
RCT結果が報告されています。
出生体重への影響は不確実
B6補充に関するエビデンスは限定的で、
B6単独での主要なアウトカム改善は
十分確立されていません。
● B1(チアミン)
重度の悪心嘔吐
(hyperemesis gravidarum)や
極度の不足時
頻回嘔吐が続くケースでは
B1不足になりがちで、
場合によってはウェルニッケ脳症
(神経障害)が
発生することがあります。
○ 2-2. 妊娠後・産後の母体健康
● 貧血と造血異常
B12や葉酸は赤血球を正常に
形成するために不可欠で、
欠乏は巨赤芽球性貧血などの
造血障害につながります。
● 神経系・代謝への影響
神経機能低下や抑うつ傾向
低B群状態は中枢神経機能や
神経伝達物質合成の
低下を通じて、気分変調や疲労感の増加と
関連する可能性があります(観察的知見)。
代謝異常との関連
B12不足は高ホモシステイン状態を
誘発し、インスリン抵抗性や
将来の代謝疾患リスク増加と
関連する可能性が示唆されています。
3. 口腔内への影響 — 妊娠前後のB群不足
〇 3-1. 粘膜・舌への影響
(全体的なビタミンB群)
ビタミンB群不足は 粘膜の健康維持に
重要な役割を持つため、
欠乏すると:
・舌乳頭の萎縮
・平滑舌
・炎症
・味覚異常
・口唇炎・口角炎
・口腔粘膜の炎症増加
これらはB12だけでなく、B2・B6
・葉酸不足でも見られる症状です。
○ 3-2. 口内炎・粘膜炎
B2(リボフラビン)やB6の不足は口内炎
(口腔粘膜のびらんや炎症)を
誘発しやすいと報告されています。
B12/葉酸の不足でも粘膜の
ターンオーバー低下により
口腔炎症が起こり得ます。
○3-3. 歯周組織への影響
妊娠中のビタミンB不足は、免疫機能低下や
粘膜バリア機能の低下につながりうるため、
歯肉炎や歯周疾患の進行を促進する
可能性があります。
(妊娠性歯肉炎自体はホルモン変動と
関連しますが、栄養状態が悪い場合は
リスクが高まると考えられています。)
○ 3-4. 子どもの歯の発達
直接的なB群欠乏とエナメル形成不全の
エビデンスは十分ではありませんが、
母体の栄養状態は胎児の歯形成に影響します。
葉酸・B12の不足は歯の発育遅延や
後年の齲蝕リスクに関連する可能性が
一部の観察研究で示唆されています。
4. エビデンスの強さと限界
高いエビデンス:葉酸と
神経管閉鎖障害予防
(明確なRCT/メタ解析多数)
中等度のエビデンス:母体B12低値と低出生体重
・発育不良などの関連
限定的なエビデンス:B6・B2・B1の
単独補充の妊娠アウトカム改善
(研究数が少ない)
ビタミンB群全体としての補充が
母子の健康を改善する
可能性は示唆されていますが、
対象とするビタミンごとに
エビデンスの質や明確さには
差があります。
まとめ(臨床的要点)
○妊娠前・妊娠中
B12・葉酸は胎児発育と神経形成に不可欠、
欠乏はNTDなどのリスクを高める。
B6はつわり緩和に一定の効果。
B群全体が不足すると貧血・粘膜症状
(口腔炎・舌炎など)リスクが上昇。
○産後・授乳期
B群不足は疲労感、抑うつ傾向の増強、
貧血の持続等に関与しうる。
口腔粘膜症状や歯周組織の健康低下に
寄与する可能性。
① 妊娠前・妊娠中・授乳期における
ビタミンB群の推奨摂取量
以下は 日本人の食事摂取基準
(2020年版)を基にした整理です。
● 葉酸(ビタミンB9)※最重要
時期
推奨量
妊娠前〜妊娠初期
240 µg/日 + サプリ由来 400 µg/日
(神経管閉鎖障害予防)
妊娠中
480 µg/日
授乳期
340 µg/日
ポイント
神経管閉鎖は妊娠4週頃に起こるため
「妊娠前から」が重要
食事のみでは400 µgに届きにくいため、
サプリ併用が国際的にも推奨
● ビタミンB12(コバラミン)
時期
推奨量
妊娠前・妊娠中
2.8 µg/日
授乳期
2.8 µg/日
ポイント
葉酸とセットで一炭素代謝に必須
菜食・偏食・つわり
・胃酸分泌低下があると
不足しやすい
葉酸単独補充でB12欠乏が
マスクされる点に注意
● ビタミンB6(ピリドキシン)
時期
推奨量
妊娠前
1.2 mg/日
妊娠中
1.4 mg/日
授乳期
1.5 mg/日
ポイント
つわり軽減目的では 10–25 mg/日 が
臨床で用いられることあり
慢性的な不足で
口内炎・舌炎・抑うつ傾向
● ビタミンB1(チアミン)
時期
推奨量
妊娠前
1.1 mg/日
妊娠中
1.3 mg/日
授乳期
1.5 mg/日
ポイント
妊娠悪阻で最も不足しやすい
重度不足 → ウェルニッケ脳症
(意識障害・眼球運動障害)
● ビタミンB2(リボフラビン)
時期
推奨量
妊娠前
1.2 mg/日
妊娠中
1.4 mg/日
授乳期
1.6 mg/日
ポイント
口角炎・口唇炎・舌炎との関連が明確
エネルギー代謝・皮膚粘膜維持に重要
② 臨床で使える評価指標(血液検査)
● 葉酸
血清葉酸
低値:< 4 ng/mL 赤血球葉酸(RBC folate)
慢性的不足の評価に有用
神経管閉鎖障害予防には
> 400 ng/mL が望ましい
● ビタミンB12
血清B12
< 200 pg/mL:欠乏
200–300 pg/mL:境界域
補助指標
ホモシステイン↑
メチルマロン酸(MMA)↑(より特異的)
葉酸正常でも
B12欠乏は神経障害を起こす
● B6
血漿ピリドキサールリン酸(PLP)
< 20 nmol/L:欠乏
● B1
全血チアミン濃度
妊娠悪阻では 症状が先行し、
数値が正常でも不足状態のことあり
③ 実践的な補給戦略(食事+サプリ)
● 食事からの供給(妊娠中でも安全)
ビタミン
主な食品
葉酸
緑黄色野菜、枝豆、アボカド
B12
魚介、肉、卵、乳製品
B6
バナナ、魚、鶏肉
B1
豚肉、玄米
B2
レバー、乳製品
つわり期は「量より頻度」
「匂いの少ない食品」
● サプリメント使用の考え方
推奨されるケース
妊娠希望女性
妊娠初期
つわりが強い
口内炎・舌炎・貧血がある
菜食主義・偏食
実務的には
単剤より
Bコンプレックス+葉酸400 µg
葉酸単独使用時は B12同時摂取を推奨
④ 口腔・歯科臨床での活かし方(重要)
● 妊娠期にみられる
口腔症状 × B群不足
症状
関連B群
舌炎・平滑舌
B12・葉酸・B2
口角炎
B2・B6
口内炎反復
B6・B12
歯肉炎増悪
B群全般(免疫・粘膜修復低下)
「妊娠性だから仕方ない」ではなく、
栄養評価の視点が重要
● 歯科・医科連携での実践例
妊娠中で
舌の発赤・萎縮
難治性口内炎
貧血既往
→ B12・葉酸評価を産科へ提案
まとめ
葉酸+B12は妊娠前からの
セット管理が必須
妊娠中の口腔症状は
「栄養欠乏のサイン」
であることが多い
B群不足は
母体:貧血・神経症状・粘膜障害
胎児:神経管閉鎖障害・発育遅延
歯科・口腔領域は B群欠乏を最初に
見つけられるチャンス
妊娠前後の女性と
「ビタミンB群不足」のおはなし
― からだ全体とお口の健康のために ―
ビタミンB群ってなに?
ビタミンB群は、からだの中で
次のような大切な働きをしています。
エネルギーを作る
血を作る
神経や脳を守る
皮ふや口の中の粘膜を元気に保つ
赤ちゃんの成長を助ける
妊娠前後の女性には特に必要量が
増える栄養素です。
妊娠前後はビタミンB群が
不足しやすい理由
妊娠で赤ちゃんに栄養が使われる
つわりで食事量が減る
好き嫌いや偏食になりやすい
血液量が増えて、ビタミンが薄まりやすい
「ちゃんと食べているつもり」でも、
実は足りていないことがあります。
ビタミンB群が不足すると、
からだに起こること
お母さんのからだ
疲れやすい・だるい
貧血
めまい・しびれ
気分が落ち込みやすい
産後の回復が遅い
赤ちゃんへの影響
赤ちゃんの発育がゆっくりになる
神経の発達に影響が出る可能性
(特に「葉酸」と
「ビタミンB12」が大切です)
お口の中に出やすいサイン
(とても大事!)
実は、ビタミンB群不足はお口の中に
サインが出やすいのです。
こんな症状はありませんか?
舌が赤くヒリヒリする
舌がつるっとしている
口内炎が何度もできる
口の端が切れやすい
歯ぐきが腫れやすい・出血しやすい
味が分かりにくい
「妊娠中だから仕方ない」
と思われがちですが、
栄養不足のサインのことも多いのです。
妊娠中の歯ぐきのトラブルと栄養
妊娠中はホルモンの影響で歯ぐきが
腫れやすくなります。
そこに
ビタミンB不足
食事量の低下
が重なると、
歯肉炎が悪化しやすい
口の中が治りにくい
栄養を整えることは、
歯周病予防にもつながります。
ビタミンB群をとるには?
食事からとれる食品
栄養素
多く含まれる食品
葉酸
ほうれん草、ブロッコリー、枝豆
ビタミンB12
魚、肉、卵、乳製品
ビタミンB6
バナナ、魚、鶏肉
ビタミンB1
豚肉、玄米
ビタミンB2
乳製品、レバー
※ つわりの時は
「少量を回数多く」でOKです。
サプリメントについて
特に大切な2つ
葉酸
ビタミンB12
妊娠を考え始めたら、
食事+サプリメントが安心です。
ポイント
葉酸だけでなく B12も一緒にとる
市販の「妊婦用」
「B群複合タイプ」を選ぶ
不安な場合は医師・歯科医師に相談
こんなときは相談してください
口内炎や舌の痛みが続く
妊娠中なのに疲れやすい
貧血と言われたことがある
食事があまりとれていない
歯科や産婦人科で相談してOKです
「栄養のことを聞いても大丈夫かな?」
と遠慮しなくて大丈夫です。
まとめ
ビタミンB群は お母さんと赤ちゃんの
健康に必須
不足すると、からだだけでなく
お口の中にも症状が出る
妊娠中の口内炎・歯ぐきトラブルは
栄養不足のサインかも
食事+必要に応じてサプリメントで
無理なく補いましょう
【お子さまの歯を守るために】
〜妊娠中からはじまるお口の健康〜
妊娠中の歯のケアは「赤ちゃんの健康」
につながります
妊娠中はホルモンの変化により、
歯ぐきが腫れやすく出血しやすくなります。
また、つわりで歯みがきが難しくなったり、
食生活が変わったりして、
むし歯や歯周病のリスクが高まります。
お母さんのお口の健康を
守ることは、
実は赤ちゃんの健やかな成長にも
深く関係しています。
DOHaD(ドーハッド)
って知っていますか?
DOHaD(Developmental Origins
of Health and Disease)
とは、
「胎児期や乳児期の環境が、
将来の健康に影響する」
という考え方です。
お母さんの体調やお口の状態が、
赤ちゃんの歯やあごの発達に
関係すると言われています。
たとえば…
妊娠中の栄養不足
→ 弱い歯(石灰化不全)
につながることがあります
歯周病 → 早産・低体重児のリスクを
高める可能性があります
お口の中の菌 → 生まれた赤ちゃんの
むし歯菌に影響します
妊娠中にできる3つのケアポイント
① やさしく丁寧な歯みがき
フッ素入りの歯みがき剤を使い、
毎日やさしくみがきましょう。
② 安定期に一度は歯科検診を
歯ぐきの腫れやむし歯は
早めのチェックで防げます。
③ バランスのよい食事を
カルシウム・たんぱく質
・ビタミンDを
意識して摂りましょう。
赤ちゃんが生まれたら
むし歯菌は、だ液を通して赤ちゃんに
うつることがあります。
「口移し」や「同じスプーンの共有」は
できるだけ控えましょう。
乳歯が生えたら、やさしい歯ブラシでの
ケアをスタートしてOKです。
【よくある質問】
Q:妊娠中に歯の治療は大丈夫?
A:はい。安定期(妊娠中期)であれば、
安全に治療できます。
Q:レントゲンは赤ちゃんに影響しますか?
A:お腹をしっかり防護すれば
問題ありません。
必要な場合のみ撮影します。
Q:歯石除去はしてもいい?
A:もちろんです。
歯ぐきの炎症を防ぐためにも
おすすめです。
DOHaD
(Developmental Origins of Health
and Disease:健康と疾病の発生起源)と
歯科の関わりについての4つのまとめ
要点
1. 母体の状態(栄養・感染
・喫煙・ストレスなど)が
胎児および乳幼児期の口腔発達に
影響し、
永久歯・乳歯の石灰化、
エナメル形成不全(enamel hypoplasia)、
早期むし歯(ECC)や歯槽骨の発達リスクに
結びつくという観察的エビデンスが増えている。
2. 妊娠中の歯周炎は妊娠合併症
(早産・低出生体重など)
と関連し得ることが示され、間接的に
子の長期健康(DOHaD的影響)へ
つながる可能性がある。
妊婦の口腔ケアは母子保健の重要な介入点。
3. 「最初の1000日(受胎〜生後2年)」が
口腔疾患予防のゴールデンウィンドウであり、
この時期の介入(母体栄養改善、授乳
・離乳指導、早期フッ化物・予防ケア)
が子どもの歯科リスクを
低減するという考え方が支持されている。
4. 機序は多面的:栄養による歯胚の
ミネラル化影響、発生期の炎症による
プログラミング、エピジェネティクスや
免疫発達の変化、家庭内口腔微生物の
垂直伝播などが示唆されるが、
因果を証明する介入試験は限られる。
【まとめ】
妊娠中からのお口のケアは、
「赤ちゃんの未来の歯を守る
第一歩」です。
お母さんのお口の健康は、
赤ちゃんの笑顔につながります。
お子様への大切なプレゼント!
妊娠・育児期とお口の健康
〜赤ちゃんの将来の歯を守るために〜
DOHaD(ドーハッド)ってなに?
DOHaDとは、
「おなかの中にいる時から生後まもない
時期までの環境が、 将来の健康に影響する」
という考え方です。
近年の研究で、この時期の環境は、
赤ちゃんの歯の質やむし歯
・歯ぐきの病気のなりやすさにも
関係することがわかってきました。
なぜ妊娠・育児期が大切なの?
赤ちゃんの歯は、実はおなかの中から
作られ始めています。
乳歯:妊娠中〜生後すぐ
永久歯:妊娠後期〜乳幼児期
この時期に、
栄養状態
お母さんの体調
生活習慣(喫煙・食事・睡眠など)
が影響すると、
歯の表面が弱くなる
むし歯になりやすくなるといった
ことが起こる可能性があります。
【特に大切なポイント】
① 妊娠中の栄養
☞バランスのよい食事
☞ビタミンD・カルシウム
・鉄分など
歯や骨の形成に重要です。
① お母さんのお口の健康
☞むし歯や歯周病は、赤ちゃんにも
影響することがあります
☞妊娠中でも安全にできる歯科治療
・クリーニングがあります
妊娠中の歯科受診はとても大切です。
③ 生後の生活習慣
☞だらだら飲み・食べを避ける
☞早めに歯みがき習慣をつける
☞フッ素を上手に活用する
小さい頃の習慣が、
一生のお口の健康を左右します。
☆こんなことがあっても大丈夫
☞早産だった
☞低体重で生まれた
☞歯の色や形が少し気になる
早めに歯科でチェックし、
予防を始めることが何より大切です。
歯科医院は「予防のパートナー」です
歯科医院は、
むし歯を治す場所
痛くなってから行く場所
だけではありません。
★赤ちゃんの将来の健康を
一緒に守る場所でもあります。
気になることがあれば、いつでもお気軽に
SHIRON DENTAL OFFICE まで
ご相談ください。
〇未来の健康は、今からつくられます
妊娠期・育児期のお口のケアは、
お子さんへの大切なプレゼントです。
一緒に、できることから始めましょう。
・歯は妊娠前から準備が始まっている!
赤ちゃんの歯は、妊娠が始まってから
お母さんの体の中で少しずつ作られます。
ところが、
妊娠がわかった時点で、
すでに歯の「設計図」作りは
始まっているのです。
つまり、妊娠が始まる前からの
お母さんの栄養状態が、
その後の歯の質にも影響してくる、
ということです。
●エビデンス
(研究からわかっていること)
1.ビタミンDの蓄え(リザーブ)
• 妊娠前からビタミンDが不足している
女性は、妊娠中もずっと血中の
ビタミンDが低いままになりやすいです。
• 研究では、妊娠前からビタミンD不足
のあったお母さんの子どもは、
歯のエナメル質形成不全(白い斑点や弱い歯)
が出やすいことが報告されています。
• 妊娠中にビタミンDを補うとエナメル欠陥が
半分くらい減った、という臨床試験もあり、
妊娠前から「不足しない状態」に整えて
おくことが理想的です。
2.カルシウムと骨の健康
• 妊娠すると、赤ちゃんが急速にカルシウムを
必要とするため、お母さんのカルシウム不足は
すぐに影響します。
• 妊娠前からカルシウム摂取が少ない人は、
• 歯や骨の形成に必要な材料が不足する
リスクが高まります。
3.生活習慣や持病
• 妊娠前から極端なダイエット、
• 偏食、ビタミン不足
がある場合、赤ちゃんの歯の発育に
影響することがあります。
また、肥満や糖代謝異常
(将来的に妊娠糖尿病になりやすい)も、
研究では歯の形成不全と関連があると
報告されています。
●妊娠前にできること
(プレコンセプションケアの視点)
1. 血液検査でビタミンD不足
をチェック
妊娠を考え始めた時点で一度調べて、
不足があれば改善。
2. バランスのよい食生活を習慣に
• 魚(サケ、イワシ、サンマなど)
• 卵
• 牛乳・ヨーグルト・チーズ
• 豆腐・納豆など大豆製品
• 緑黄色野菜
こうした食事は、歯だけでなく
妊娠全体を支える基盤になります。
3. 適度な日光浴
ビタミンDは「太陽のビタミン」とも
呼ばれます。毎日15〜30分程度、
手や顔に日光を浴びるだけでも
助けになります。
4. 持病や体重のコントロール
妊娠前から糖尿病や肥満があると、
赤ちゃんの歯や骨に
影響することがあります。
早めの健康管理が大切です。
【まとめ】
●赤ちゃんの歯は、妊娠が始まってから
作られるけれど、
その土台は妊娠前の栄養状態に左右される。
●特にビタミンDとカルシウムが
不足していると、
子どもの歯が弱くなり、
エナメル質に白い斑点や
欠けが出るリスクが上がる。
●妊娠を考える段階から、
食事・日光・必要なら
サプリで栄養を整えておくことが、
赤ちゃんの歯を守る第一歩になる。
【リスク要因】
できるだけ体系的かつ臨床的に分かりやすく
説明します。
(歯科臨床・口腔機能・口腔粘膜疾患
・周術期管理を中心に記載します。)
女性と鉄欠乏の関係(歯科的視点)
1. 女性が鉄欠乏を起こしやすい理由
(歯科に関係する背景理解)
女性は以下の理由で鉄欠乏が男性より高頻度。
これが口腔トラブルのリスク因子となります。
☞月経による鉄損失
☞妊娠・授乳で鉄需要が増大
☞ダイエット(特に赤身肉を控える傾向)
☞若年女性の隠れ貧血の多さ(フェリチン低値)
鉄が少ないと酸素運搬能力が低下し、
全身の代謝・組織修復能力が落ちるため、
口腔内にも明確な影響が現れます。
2. 鉄欠乏が口腔に与える影響
(歯科的に重要なポイント)
① 口腔粘膜の萎縮・痛み
☞鉄は粘膜のターンオーバーに必須
欠乏すると以下が起きやすい:
☞舌乳頭の萎縮(平らで赤い“萎縮性舌炎”)
☞舌がヒリヒリする、焼ける感じ
(舌痛症の一要因)
☞口角炎(口角の亀裂・乾燥)
☞口腔乾燥感の増大
特に 口角炎は鉄欠乏の典型的サインで、
女性患者に多くみられます。
② 口腔感染のリスク上昇(免疫低下)
鉄欠乏=免疫能の低下につながり、
☞口腔カンジダ症
☞口内炎の反復
☞歯周病の炎症増悪
が起こりやすくなります。
鉄=免疫細胞の活性化に関与するため、
歯周治療を進めても炎症が引かない背景に
“鉄欠乏”が隠れているケースもあります。
③ 口腔機能への影響(咀嚼・嚥下)
鉄欠乏により、
☞咀嚼筋の筋力低下
☞疲れやすさ、咬むときのだるさ
☞嚥下機能低下(舌筋力の低下)
が起き、これがオーラルフレイルの
リスク因子になります。
女性高齢者で「最近噛みにくい・食べにくい」
が増えた場合、歯科だけでなく
鉄欠乏を疑うべき場面があります。
④ 味覚障害
鉄は味蕾の再生に必要。欠乏すると…
☞味が薄く感じる
☞金属味を感じる
などの味覚異常が生じます。
女性は味覚の変化に敏感で、
訴えとして出やすい傾向があります。
① 歯周組織の治癒遅延
鉄欠乏はコラーゲン合成や創傷治癒に
悪影響があるため、
☞歯周治療後の治癒が遅い
☞抜歯後に治りにくい
☞インプラント周囲の治癒反応が弱い
といった問題が起こる可能性があります。
☞歯周外科やインプラント前には、
鉄欠乏(特にフェリチン低値)は
リスク因子になります。
② プランマー・ヴィンソン症候群
(女性に多い)
女性の鉄欠乏で注意すべき特殊例:
☞嚥下困難(食道の膜形成)
☞舌炎・口角炎
☞鉄欠乏性貧血
☞口腔粘膜が萎縮し、
さらに 上部消化管癌のリスクが
上昇するため
歯科医師も気付く必要があります。
3. 歯科で「鉄欠乏を疑うべきサイン」
歯科臨床で女性患者から以下の症状があれば
鉄欠乏を疑う価値があります:
☞舌が赤く平坦でヒリヒリする
☞口角炎が繰り返す
☞口内炎が治りにくい
☞疲労感が強く、口腔機能が落ちている
☞味覚が変わった
☞歯周治療で炎症がなかなか引かない
☞抜歯後やインプラント術後の治癒が遅い
☞冷えやめまい、立ちくらみをよく訴える
(全身症状)
これらは歯科でも比較的よく出会う
“鉄欠乏の口腔サイン” です。
4. 歯科ができるサポート
(1)病医連携
歯科では鉄検査はできないため、
必要時は以下を推奨:
☞フェリチン(貯蔵鉄)
☞ヘモグロビン
☞血清鉄・TIBC
“ヘモグロビンが正常でもフェリチンが低い
隠れ鉄欠乏”が女性に非常に多いため、
粘膜症状や味覚異常がある女性患者では
医科受診勧奨が有用。
(2)栄養指導(歯科の立場で可能な範囲)
噛む・飲み込む・食事の習慣に関わる立場として、
☞赤身肉・レバー
☞あさり、ほうれん草
☞鉄強化食品
☞ビタミンC(鉄吸収を補助)
☞過度なダイエットへの注意
などをアドバイスできます。
(3)口腔症状への直接的な対処
☞口角炎 → 保湿・抗真菌剤(必要時)
☞舌痛症 → 乾燥対策、刺激性食品の回避
☞カンジダ → 口腔ケア・抗真菌薬
☞歯周治療 → 炎症管理と栄養状態の
重要性の説明
これらを適切に行いながら鉄欠乏を疑い
医科連携することで改善が早まります。
5. 女性患者に特有の臨床ポイント
☞若年女性は「ヘモグロビン正常でも
フェリチン低値」
になりやすい → 舌痛・口角炎
・口腔乾燥の原因として見逃されやすい
☞妊娠中は鉄需要が1.5〜2倍に増加
→ 妊婦の歯肉炎・口内炎の悪化に
鉄不足が関わる
☞更年期以降は味覚低下が起きやすい
→ 鉄や亜鉛不足が背景にある場合も多い
歯科で早期に気付くと全身の健康に
もつながります。
まとめ
(歯科的視点からの鉄欠乏と女性)
女性は鉄欠乏が起こりやすく、
鉄欠乏は口腔粘膜・味覚・歯周組織
・咀嚼筋・嚥下機能など
歯科領域に多彩な影響を及ぼします。
特に以下が重要ポイント
☞口角炎・舌痛症・口内炎の反復
☞味覚低下
☞粘膜萎縮
☞治癒遅延(歯周治療・抜歯
・インプラント)
☞カンジダ症
☞オーラルフレイルの加速
女性患者の口腔トラブルの背景には
“隠れ鉄欠乏(フェリチン低値)”
が存在することが多く、
歯科が早期に気付くことで
全身管理に大きく貢献できます。
【鉄欠乏と口腔のQ&A集(女性向け)】
Q. なぜ女性は鉄欠乏になりやすいのですか?
A. 月経による鉄損失、妊娠・授乳で
必要量が増える、ダイエットで
鉄摂取が不足しやすいなど、
ライフステージ特有の要因が重なるためです。
Q. 鉄欠乏は口の中にどんな影響がありますか?
A. 舌の痛み、口角炎、口内炎、
味覚低下、口腔乾燥、カンジダ症の増加、
歯周病の悪化など多彩な症状が出ます。
Q. 舌がヒリヒリするのは鉄欠乏のせいですか?
A. 可能性があります。鉄欠乏により
舌の粘膜が薄くなり、ヒリつき・灼熱感が
出ることがあります。
Q. 舌がツルツルして赤くなるのは
鉄不足ですか?
A:はい。「萎縮性舌炎」と呼ばれ、
鉄欠乏が原因となる典型的症状の
ひとつです。
Q. 口角炎(口の端が切れる)の原因に
鉄欠乏はありますか?
A:あります。
女性では鉄欠乏により口角炎が
繰り返すケースが多くみられます。
Q. 口内炎が治りにくいのは鉄が
関係していますか?
A. 関係します。
鉄が不足すると粘膜の再生能力が低下し、
口内炎が治りにくくなります。
Q. 鉄欠乏で味が分かりにくくなることは
ありますか?
A. あります。
鉄は味蕾の再生に関わるため、
味覚低下や金属味の原因になります。
Q. 鉄欠乏は歯周病に影響しますか?
A. 影響します。免疫力が低下し炎症が
治りにくくなるため、
歯周病が改善しにくくなることがあります。
Q. インプラント手術や抜歯にも鉄欠乏は
影響しますか?
A. はい。鉄欠乏は創傷治癒を遅らせるため、
抜歯後の治りやインプラント周囲の治癒に
影響します。
Q. 鉄欠乏が疑われたら何をすべきですか?
A. 医科でフェリチン(貯蔵鉄)、ヘモグロビン、
血清鉄などの血液検査を受けることが必要です。
Q. ヘモグロビンが正常でも鉄欠乏
のことがありますか?
A. 多く見られます。特に女性は
「隠れ鉄欠乏(フェリチン低値)」が
非常に多いです。
Q. 鉄欠乏で口腔カンジダ症が
起きやすくなるのはなぜ?
鉄欠乏による免疫低下と粘膜バリアの
弱化が原因です。
Q. 鉄欠乏は嚥下(飲み込み)にも
影響しますか?
A. はい。舌や咀嚼筋の筋力低下を起こし、
嚥下機能低下(オーラルフレイル)を
引き起こすことがあります。
Q. ダイエット中の女性が舌痛や口内炎を
繰り返すのは鉄不足?
A. 可能性が高いです。
食事量が少ない・肉を避けるなどで
鉄不足が起きている場合があります。
Q. 鉄不足を改善すると口腔症状も
よくなりますか?
A. 多くの場合改善します。
栄養状態の改善は口腔粘膜や
味覚の回復につながります。
Q. 鉄はどんな食べ物から摂れますか?
A. 赤身肉・レバー・あさり・魚・豆類
・ほうれん草など。ビタミンCと
一緒に摂ると吸収が良くなります。
Q. サプリメントで鉄を
補うことはできますか?
A. 可能ですが、医科で検査を受けた上で
補充法を決めることが望ましいです。
Q. 口角炎の治療だけでは再発するのはなぜ?
A. “鉄欠乏”という根本原因を治さないと
再発を繰り返すためです。
Q. 慢性的な疲労感と口腔症状が
同時にある場合、鉄不足?
A:鉄欠乏の典型的なサインの組み合わせです。
Q. 歯科医院でも鉄欠乏に
気付いてもらえますか?
A. はい。舌・口角・粘膜・味覚などの症状から
歯科が早期発見につながることがあります。
【女性向け「鉄欠乏チェックリスト」】
■ 鉄欠乏の可能性があるサイン(口腔編)
☐ 舌がヒリヒリする、焼けるように痛む
☐ 舌が赤くツルツルしている(舌の乳頭がない)
☐ 口角炎(口の端が切れやすい)がよく起こる
☐ 口内炎を繰り返す、治りにくい
☐ 味が分かりにくい、金属味がある
☐ 口が乾きやすい
☐ 口の中がカンジダ(白い苔)になりやすい
☐ 歯周病の炎症がなかなか引かない
☐ 抜歯後やインプラント後の治りが遅い気がする
☐ 噛むと疲れやすい、顎がだるい
☐ 嚥下(飲み込み)がスムーズでない
■ 鉄欠乏の可能性があるサイン(全身症状編)
☐ 疲れやすい
☐ めまい・立ちくらみが多い
☐ 冷え性が強い
☐ 顔色が悪いと言われる
☐ だるさが続く
☐ 動悸・息切れがある
☐ 爪が割れやすい・スプーン状になる
☐ 髪が抜けやすい
☐ 集中力の低下
■ ライフステージによる鉄不足リスク
☐ 月経量が多い
☐ 妊娠中・授乳中
☐ ダイエット中(肉や魚を控えている)
☐ 食が細い
☐ 偏食(特に赤身肉をあまり食べない)
☐ 運動量が多い(スポーツ女性は鉄需要増)
■ チェック結果の目安
☞5項目以上当てはまる
→ 鉄欠乏の可能性高い
☞3~4項目当てはまる
→ 隠れ鉄欠乏の可能性あり
☞1~2項目
→ 経過観察だが食事内容を要確認
該当項目が多い場合、
医科で フェリチン・ヘモグロビン
・血清鉄 の検査を受けると
確定診断につながります。
【基礎理解編】
Q:DOHaDとは何ですか?
A:妊娠前、胎児期や乳幼児期の栄養
・環境・ストレスなどが、将来の健康や病気の
なりやすさを決めるという考え方です。
Q:なぜ歯科とDOHaDが関係するのですか?
A:歯や顎、唾液腺、口腔機能は胎児期から
形成され、早期環境の影響を強く受けるためです。
Q:歯はいつ作られ始めますか?
A:乳歯は胎生6~7週頃から、永久歯も
胎児期~乳幼児期に歯胚が形成されます。
Q:胎児期の栄養不足は歯に影響しますか?
A:はい。エナメル質形成不全や
歯の萌出異常の原因になります。
Q:DOHaDは「遺伝」とは違うのですか?
A:遺伝子そのものではなく、
遺伝子の働き方(エピジェネティクス)が
変化する点が特徴です。
【妊娠期・出生前後と歯科】
Q:妊娠中の母親の口腔状態は
胎児に影響しますか?
A:はい。歯周病による炎症は、
早産・低出生体重児のリスクを高めます。
Q:低出生体重児は歯科的リスクが
ありますか?
A:エナメル質形成不全、う蝕リスク増加、
咬合異常の可能性があります。
Q:妊娠中の鉄・葉酸不足は関係しますか?
A:歯や顎の発育、口腔粘膜の健康に
影響します。
Q:妊娠中の喫煙は歯に影響しますか?
A:歯の発育異常、顎の成長抑制、
将来の歯周病リスク増加が報告されています。
Q:妊娠中に歯科受診は必要ですか?
A:非常に重要です。母体と胎児双方の
健康を守ります。
乳幼児期と口腔発達
Q:授乳や離乳食は歯科と関係しますか?
A:顎の発育、咀嚼機能、歯列形成に
深く関係します。
Q:やわらかい食事ばかりだと
どうなりますか?
A:咀嚼筋や顎の発育が不十分になり、
不正咬合の原因になります。
Q:指しゃぶりや口呼吸も
DOHaDに関係しますか?
A:はい。早期習慣が顎顔面形態に
長期的影響を与えます。
Q:乳歯の虫歯は将来に影響しますか?
A:永久歯の虫歯リスクや
歯列不正につながります。
Q:乳幼児期の口腔環境は一生影響しますか?
A:はい。口腔内細菌叢(マイクロバイオーム)が
将来まで影響します。
【栄養・代謝・全身疾患との関係】
Q:砂糖摂取が多いと
DOHaD的に問題ですか?
A:将来の虫歯、肥満、糖尿病、
歯周病リスクを高めます。
Q:ビタミンDやカルシウムは重要ですか?
A:歯の石灰化、顎骨の発育に不可欠です。
Q:腸内環境と口腔は関係しますか?
A:口腔と腸は連続した消化管で、
炎症や菌叢が相互に影響します。
Q:小児期の肥満と歯科は関係しますか?
A:虫歯・歯周炎リスクが高くなります。
Q:歯周病もDOHaDの影響を受けますか?
A:免疫や炎症体質は胎児期環境の
影響を受けます。
【成人期・高齢期への影響】
Q:小児期の口腔環境は大人の歯周病に
影響しますか?
A:はい。炎症体質や生活習慣が持ち越されます。
Q:不正咬合は将来どんな問題を起こしますか?
A:咀嚼障害、顎関節症、全身姿勢への
影響があります。
Q:DOHaDはオーラルフレイルとも関係しますか?
A:深く関係します。
発達期の口腔機能が高齢期に反映されます。
Q:嚥下機能にも影響しますか?
A:幼少期の口腔機能発達に影響します。
Q:歯科予防はDOHaD対策になりますか?
A:はい。将来の全身疾患予防につながります。
【歯科医院での役割】
Q:歯科医院はDOHaDで何ができますか?
A:妊娠前・妊婦・小児への口腔管理、
生活指導、早期介入です。
Q:保護者への説明は重要ですか?
A:非常に重要です。
家庭環境が子どもの将来を左右します。
Q:歯科は医科と連携すべきですか?
A:妊婦健診、小児科、栄養指導との
連携が効果的です。
Q:DOHaD視点の歯科医療のメリットは?
A:予防中心で、生涯にわたる健康支援が
可能になります。
Q:DOHaDを一言で患者に説明すると?
A:「子どもの頃の口と体の環境が、
一生の健康の土台になります」
●SHIRON DENTAL OFFICEの
知覚過敏症への対応
当院の知覚過敏治療の特徴
当院では知覚過敏の症状だけでなく
原因を評価することを重視しています。
知覚過敏の背景には
・歯肉退縮
・咬合力
・歯ぎしり
・ブラッシング習慣
などが関係していることがあります。
当院ではこれらを総合的に分析し、
歯の痛みの原因を多角的に診断しています。
【歯が原因による知覚過敏の主な治療方法】
1 知覚過敏抑制薬
象牙細管封鎖
2 レーザー治療
象牙細管封鎖による神経刺激抑制
3 イオン導入法
フッ素浸透
4 レジンコーティング
歯頸部保護
5 ナイトガード
咬合力対策
●歯が痛いのに虫歯がない場合
「歯が痛い=虫歯」
とは限りません。
そのため、歯以外に痛みの原因が考えられます。
歯が原因であれば、歯の治療を行います。
歯が原因でなければ、その原因究明を場合により
専門機関と連携して対応していきます。
歯がしみる「知覚過敏」の原因と治療法について
冷たいものを飲んだときに
「キーン」としみる症状を
象牙質知覚過敏症
といいます。
歯の表面のエナメル質が薄くなり、歯ぐきが下がることで
象牙質という部分が露出すると起こります。
象牙質には非常に細い管(象牙細管)があり、
ここに刺激が伝わると歯の神経に伝わり、しみる症状が出てきます。
楔状(くさびじょう)欠損(現在はNCCL: non-carious cervical lesion と呼びます)は、
かつて「横磨きのしすぎ」が主原因と考えられがちでしたが、
現在はブラッシング単独で起こると説明するのは不十分で、
咬合応力・酸・ブラッシング摩耗が重なって生じる
多因子性病変と考えるのが主流です。
1. いちばん大事なポイント
「ブラッシングより咬合応力のほうが本質的に重要な要素である」
という考えは有力ではあります。
ただし、ここは誤解があり、
咬合応力だけで必ず楔状欠損ができ
ブラッシングは関係ない
とまでは言いきれません。
現在のエビデンスでは、
ブラッシング摩耗は関与する
咬合応力も関与する
酸蝕が加わると進みやすい
どれが主因かは患者ごとに違う
という考えが最も妥当です。
2. なぜ「咬合応力」が重視されるのか
いわゆるアブフラクション(abfraction)の考え方です。
これは、
「食いしばり・歯ぎしり」や不均衡な咬合力などで歯頸部に応力が集中し、その部位に微小破壊や疲労が起こりやすくなるという仮説です。
2017年のsystematic reviewでは、
多くの研究が咬合応力とNCCLの関連を支持しており、臨床研究だけで「応力単独が原因」とまでは証明されていないものの、関連自体は支持されると結論づけています。
一方で、2006年の批判的レビューでは、
abfractionは実験室レベルの支持はあるが、臨床で単独原因として確立したとは言えないとされており、今でも完全決着ではありません。
つまり、
咬合応力は非常に有力であるが、それだけで全て説明できるほど単純ではないというのが、現在の現実的な見解です。
3. なぜブラッシングだけでは説明しにくいのか
ブラッシング説だけでは説明しにくい点があります。
たとえば、
特定の歯にだけ強く出る
小臼歯・犬歯に目立つことが多い
形が鋭いV字になることがある
食いしばりが強い人で多く見られる
こうした特徴は、単なる歯ブラシ摩耗だけでは説明しにくく、
歯頸部への応力集中を考えたほうが理解しやすい場面があります。
2023年のレビューでも、過度な歯磨きや酸性飲食は関与する一方、咬合因子も提唱され続けており、その点はなお論争的と整理されています。
4. ではブラッシングはどの位置づけか
ブラッシングは軽視できません。
実験研究では、歯磨剤を用いた水平ブラッシングでNCCL様の病変を再現できたとする報告があり、歯ブラシ摩耗が形成や進行に関与すること自体は支持されています。
臨床的には、
咬合応力で歯頸部が弱くなる
酸で歯質が軟化する
その上にブラッシング摩耗が加わる
という複合モデルが最も有力な考えです。
5. 補綴専門医的にはどう見るか
実際の診療では、知覚過敏や楔状欠損がある患者さんで
よく重複している事項は、
・食いしばり・歯ぎしり
・咬耗
・歯肉退縮
・強い横磨き
・非常に硬い毛の歯ブラシ使用
・酸性飲食習慣
です。
このため、
「しみるから薬を塗る」だけ
「歯磨きが強いですね」で終わる
では不十分なことが多いです。
特に、
同じ場所が何度も欠ける
白い材料(コンポジットレジン)を詰めても外れやすい
小臼歯部に左右対称性に出る
咬耗や咬筋肥大がある
このような場合は、咬合因子の評価をかなり重視すべきです。
その考え方は、abfraction単独説を断定しないとしても、現在のレビュー群と整合的です。
6. 実際の対処法
原因が複合なので、対処も複合です。
1. ブラッシング修正
やわらかめ〜ふつうの歯ブラシ、過圧を避ける、強い横磨きを減らす。
研磨性の高い歯磨剤の使い方も見直します。
2. 酸蝕対策
炭酸飲料、スポーツドリンク、柑橘類、ワイン、逆流などの評価。
酸曝露が多いと歯頸部の歯質は削れやすくなります。
3. 咬合評価
早期接触、側方干渉、食いしばり、歯ぎしり、
咬耗、補綴物の接触状態を確認。
必要ならナイトガードや咬合調整(慎重に対応)
の適応を検討します。
4. 症状への直接対応
知覚過敏抑制材、レジン修復、必要に応じて修復物の設計見直し。
2023年レビューでも、まず予防的・保存的対応を重視し、必要時に修復する流れが勧められています。
症状の程度によって治療方法が変わります。
当院での具体的対応
1 知覚過敏を抑える薬剤
歯の表面に薬を塗り、
象牙質の細い管をふさいで刺激を伝わりにくくします。
主な薬剤
フッ素
知覚過敏抑制剤
グルタルアルデヒド系薬剤
これだけでも症状がする場合があります。
2 レーザー治療
レーザーを歯に照射することで
象牙細管を封鎖
神経の刺激を抑制
する効果があります。
【特徴】
・痛みが少ない
・麻酔不要
・即効性がある場合が多い
・知覚過敏の治療として
現在、多くの歯科医院で行われています。
3 イオン導入法
電気の力を利用して
フッ素などの成分を歯の内部に浸透させる方法です。
象牙質の細管を封鎖することで
知覚過敏を改善します。
現在はレーザー治療が普及したため
行っている医院は減っていますが、
有効な方法の一つです。
4 レジンコーティング
歯の根元が削れている場合
樹脂(コンポジットレジン)で歯を覆う治療
を行うことがあります。
【効果】
・刺激が直接伝わらない
・即効性が高い
5 ナイトガード
知覚過敏の原因が
・食いしばり
・歯ぎしり
の影響が強い場合は
マウスピース(ナイトガード)
を使用します。
噛む力を分散することで
歯への負担を減らします。
6 知覚過敏は原因治療が重要です
知覚過敏の原因は
強すぎる歯磨き
食いしばり
歯ぎしり
歯ぐきが下がる
酸性飲食
など様々です。
そのため
症状だけでなく原因を確認することが大切です。
7. まとめ
楔状欠損の本当の主因を一つだけに決めることはできません。
ただし現在の理解では、
横磨きだけの問題ではなく、
咬合応力がかなり重要な役割を持つと考えるのが妥当です。
楔状欠損は、強い歯磨きだけで起こるとは限りません。
食いしばりや歯ぎしりなどの力、酸による歯質の弱化、ブラッシング摩耗が重なって起こることが多い病変です。
「歯が痛いのに虫歯じゃない?」
「冷たいものがしみる」
「歯がキーンと痛む」
このような症状で来院される患者さんは
非常に多いと感じています。
しかし、歯の痛みは、必ずしも歯そのものの病気
が原因とは限らないことがあります。
歯科で検査をしても
・虫歯
・歯髄炎
・歯周病
などが見つからない場合、
非歯原性歯痛(ひしげんせいしつう)の可能性が考えられます。
非歯原性歯痛とは
歯や歯周組織以外の原因で起こる歯の痛みのことを指します。
特に
「キーン」と響く痛み
頭まで響く痛みは
歯の治療をしても治らない痛みとして、この可能性が考えられます。
① 神経血管性歯痛
頭痛が原因で歯が痛くなるタイプです。
三叉神経が刺激されることで歯の痛みとして感じることがあります。
② 神経障害性歯痛
歯の痛みを伝える神経に異常があるケースです。
代表的なもの三叉神経痛・帯状疱疹後神経痛
③ 筋・筋膜性歯痛
顎や首の筋肉の緊張が歯の痛みとして感じられるケースです。
原因
歯ぎしり
食いしばり
顎関節症
ストレス
姿勢の悪さ
特に
咬筋・側頭筋
の緊張が歯の痛みとして現れることがあります。
④ 特発性歯痛(非定型歯痛)
さまざまな検査を行っても原因が特定できない歯痛です。
中枢神経の痛覚調節異常が関係していると考えられています。
●歯が原因ではない歯痛(非歯原性歯痛)の歯科での対応
まず重要なのは
「歯が原因かどうかを確実に判断すること」
です。
歯科臨床では
非歯原性歯痛を歯の問題と誤診して
・不必要な根管治療
・不必要な抜歯
が行われるケースがあります。
そのため歯科では
診断 → 鑑別 → 対応
の順で考えます。
①まず歯原性歯痛を除外する
最初に行うのは
歯が原因かどうかの評価です。
主な診査
【歯の診査】
・う蝕
・歯髄炎
・歯根破折
・歯周病
・歯髄診査
・冷温診
・電気歯髄診
・咬合診査
・咬合接触
・咬合干渉
・歯ぎしり
・X線
・根尖病変
・歯根破折
・副鼻腔
ここで
歯に原因がない
と判断された場合に
非歯原性歯痛を疑います。
②筋筋膜性歯痛(最も多い)
歯科臨床で非常に多いのが
筋由来の関連痛です。
【原因筋】
・咬筋
・側頭筋
・外側翼突筋
・胸鎖乳突筋
これらには
トリガーポイントが存在します。
例えば
側頭筋トリガーポイント
→ 上顎臼歯痛として感じる
●診断のポイント
【特徴的な症状】
・朝に痛い
・噛むと痛い
・こめかみを押すと歯が痛い
・咀嚼筋圧痛
これは
TMD関連痛と呼ばれます。
【歯科での対応】
・咬合ストレスの軽減
・ナイトガード
・咬合調整(必要な場合)
・筋緊張の改善
・咀嚼筋マッサージ
・ストレッチ指導
・生活指導
・TCH(歯列接触癖)改善
・食いしばり対策
③神経障害性歯痛
神経の異常による歯痛です。
代表
三叉神経痛
帯状疱疹後神経痛
【特徴】
三叉神経痛
電撃痛
数秒の痛み
トリガーポイント
【誘発】
歯ブラシ
会話
風
【歯科での対応】
歯科治療では改善しないため
基本は専門医紹介になります。
紹介先
・神経内科
・脳神経外科
・ペインクリニック
④神経血管性歯痛
これは歯科で非常に見逃されやすい原因です。
【原因】
・片頭痛
・群発頭痛
これらは
三叉神経血管系
を介して
歯痛として感じることがあります。
【特徴】
・拍動痛
・発作性
・光過敏
・吐き気
この場合、歯の治療では改善しません。
【歯科での対応】
対応は
頭痛専門医紹介
です。
紹介先
・神経内科
・頭痛外来
⑤特発性歯痛(非定型歯痛)
原因が特定できない歯痛です。
【原因】
中枢神経の痛覚調節異常と考えられています。
【特徴】
・持続痛
・移動痛
歯科治療無効
この場合
歯科治療は原則行いません。
【対応】
専門医紹介
紹介先
ペインクリニック
心療内科
⑥統合的な理解(臨床では複合原因が多い)
実際の臨床では
単独原因より
複合原因
が多いです。
例
咬合ストレス
+
筋緊張
+
片頭痛体質
↓
三叉神経感作
↓
歯痛として認識
三叉神経の中心的役割
顔面の痛みはすべて
三叉神経
に収束します。
関係する構造
歯
咀嚼筋
副鼻腔
頭痛
すべて
三叉神経系
で統合されます。
そのため
歯以外の問題が歯痛として感じられる
ことが起こります。
歯科臨床で最も多い原因
歯科臨床では
1️⃣ 咬合ストレス
2️⃣ 筋筋膜痛
3️⃣ 片頭痛
この3つの組み合わせが多いです。
補綴専門医として特に重要なポイント
歯科臨床で問題になるのは
非歯原性歯痛を歯として治療すること
です。
結果
不必要な根管治療
不必要な抜歯
が起こります。
そのため
歯科医の役割は
治療よりも
正確な診断
になります。
歯科での基本対応(まとめ)
歯が原因ではない歯痛の場合
歯科の対応は
①歯原性疾患の除外
↓
②筋筋膜痛の評価
↓
③神経障害性の鑑別
↓
④頭痛の評価
↓
⑤必要なら専門医紹介
になります。
●SHIRON DENTAL OFFICEのホワイトニング
SHIRON DENTAL OFFICEのホワイトニングは、
ハイブリッドポリリンホワイトニングを導入しております。
シロンのホワイトニング症例
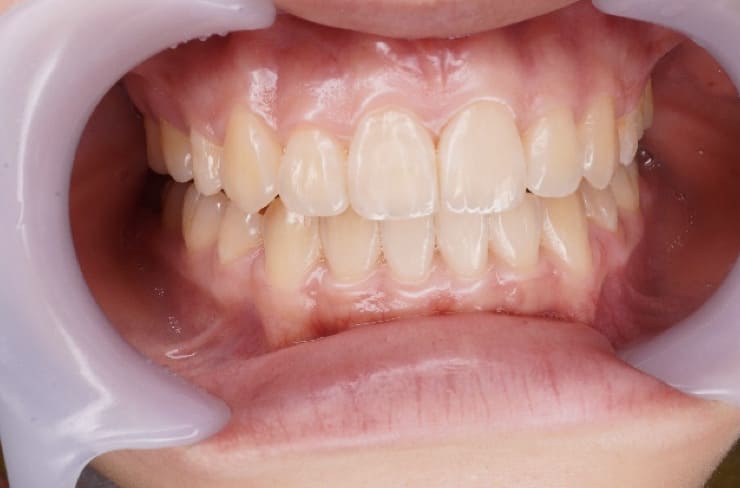
Before
術前(2024年10月)
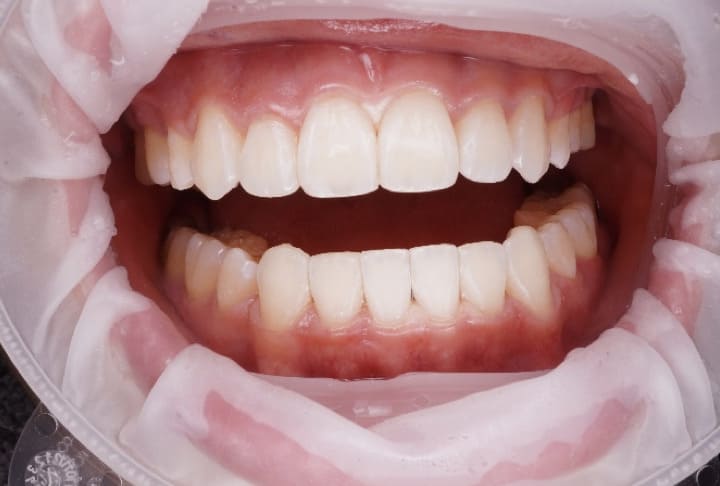
After
術後(2024年11月)
〇治療内容
主訴:イベントまでに歯を出来るだけ自然な感じで白くしたい
過去にホワイトニングの経験あり。
その際、不快事項なし。
歯面清掃後、過酸化水素とポリリン酸を含んだ処理剤を歯面に塗布します。塗布した面にホワイトニング用照射器で光と熱を9分間照射、3回繰り返してホワイトングを行うことで白さの改善を行いました。計3日間処置を行い終了しました。
〇治療期間・回数
治療期間10日で3回来院。
〇費用(自由診療となります)
総額 39000円(税込み)
診査・診断・術前術後の説明費用含む。
〇リスク・副作用
知覚過敏反応、歯肉の灼熱感、歯の痛み、白さの改善不良、着色。
分割ポリリン酸による「スーパーポリリンホワイトニング」に予防効果をプラスしたαパウダーによる「cap-システム」を併用した「ハイブリッドポリリンホワイトニング」です。
歯を白くすると同時に歯を強化することを目的とした体に優しいホワイトニングシステムです。
●ポリリンホワイトニングのみのご提供も致しております。
●約1か月以内に原則3回行うシステムです。
★ポリリンホワイトニング 16500円(消費税込み)1回の料金
★CAPシステム 7700円(消費税込み)
▷ハイブリッドポリリンホワイトニングについて詳しくはこちらから
痛いホワイトニングを経験されていませんか?
医学的根拠に基づいたハイブリッドポリリンホワイトニングで患者様を助ける!

ポリリン酸は
• 人体にもある
天然成分
で身体に優しい
• 再生医療研究
から生まれた高品質
ホワイトニング成分
ポリリン酸は、
歯面の汚れを落とす・汚れがつかないようにする、
白さを増す・口腔内を清潔にして口腔環境を整える、
という要素を備えた新たなホワイトニング成分です。
これをお部屋の床掃除にたとえれば、
掃除機で汚れをとり・雑巾でピカピカに磨き、
ワックスで汚れがつかないようにケアし、
口腔内を殺菌して衛生状態を更によくする、
という作業を一度に行なっていると言えます。
「ハイブリッドポリリンホワイトニング」は
こんな方にオススメです

笑顔の印象を良くしたい

仕事やイベントなどの
人前で話す機会が多い

歯の色が
黄色くなった気がする

歯の汚れが気になる
(茶渋・ヤニなど)

若く、明るい印象に
なりたい

いつでも白い歯でいたい
好きな時に白くしたい
従来のホワイトニングと
ハイブリッドポリリンホワイトニングの違い
比較
従来のホワイトニング
ハイブリッドポリリンホワイトニング
白さ
薬液によって着色するので透明感のない白さになります。
プラチナナノコロイドの効果でキラキラ輝く自然な白さになります。
痛み
知覚過敏になることもあります。 痛みを感じやすい。
痛みを感じることは非常に少ないです。
色戻り
歯をコーティングしていないので施術直後は特に着色しやすいです。
ポリリン酸が歯をコーティングし汚れも付きづらくなり透明感のある白さが長持ちします。
保護力
ホワイトニング剤を歯の表面に塗り色素を分解します。歯にダメージが残ります。
ポリリンコーティングにより、歯を傷つけにくく、歯の表面もコーティングされ歯質が強化されます。
お食事
カレー・コーヒー・ワインなど施術直後は特に食事制限があります。
施術直後でもまったく食事制限は必要ありません。
施術時間
次回まで2〜3週間の期間が必要です。
1日何回でも大丈夫。
施術費用(1回)
高額
低価格
もう痛くない、まったく新しい
「ハイブリッドポリリンホワイトニング」
ポリリンホワイトニングは、あらゆる生物の体内にもともと存在している生体成分であるポリリン酸を使用した、安全で非常に高い効果が期待されるホワイトニング方法です。
歯にダメージを与えない施術方法と、ポリリン酸による幅広い効果効能は、ホワイトニング以外の分野でも歯科業界の注目を集めています。
国際特許(WO)で!ステインの付着を防ぎ、歯を健康に美しく
ハイブリッドポリリンホワイトニングとは、国際特許(WO)特許ポリリン酸という成分を使ったホワイトニングの施術方法です。
このポリリン酸は食品添加物としても認められている成分のため、その安全性も保証されています。
ハイブリッドポリリンホワイトニング、このポリリン酸を使って歯の汚れを落とし、更にステインや歯石の沈着防止をするため、痛みもなく、着色しにくく、透明感が残るのが特徴のホワイトニングです。
紅茶やコーヒー、タバコのやに等でくすんでしまった歯の表面には、ステインが付着しています。
ポリリン酸は歯面に付着したステインに近づくと、ステインを剥がしながら歯の表面をきれいにすると同時に、歯面に付着して歯が再び汚れてしまうことを防ぎます。
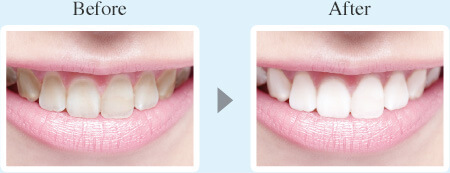
ポリリン酸Naの様々な効果
ポリリン酸とは、バクテリアからほ乳類まであらゆる生物の体内に存在する生体高分子です。
リン酸が鎖状に複数個結合し、その長さと濃度によってそれぞれ効果が異なります。

ポリリン酸Naを使った最新ホワイトニング
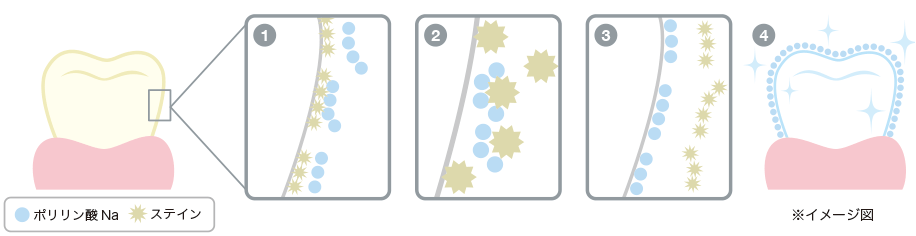
ホワイトニングに優れた効果を発揮する「ポリリン酸Na」は、
1. 歯の表面に付着したステイン(茶渋やたばこのヤニなど)に近づくと
2. 汚れを浮かせて剥がし
3. 表面をキレイにすると同時に
4. 歯の表面をコーティングすることにより歯質を強化・ステインの再付着を防止する働きをもちます
ハイブリッドポリリンホワイトニング施術の流れ
1.
Step1
歯の表面をクリーニングします
2.
Step2
ホワイトニング専用ジェルを歯に塗っていきます。食品にも使われている成分なので安心して使用出来ます
3.
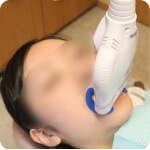
Step3
ジェルを塗り終わると専用のライトで光を9分間当てます
4.
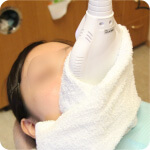
Step4
ジェルを塗りライトを当てるのを3回繰り返します
5.

Step5
ポリリンホワイトニングは他のホワイトニングと違い、終わった直後から普通に食べたり飲んだりしても白さに影響が有りません
この記事を読んで、
「自分の場合はどうなのか?」と感じた方へ
・状況によって最適な治療法は異なります
・当院では、無理に治療を勧めることは
ありません
・納得して選ぶために、まずはお気軽に
ご相談ください




 HPのお問合せメールフォームから
HPのお問合せメールフォームから